
Nội dung chính
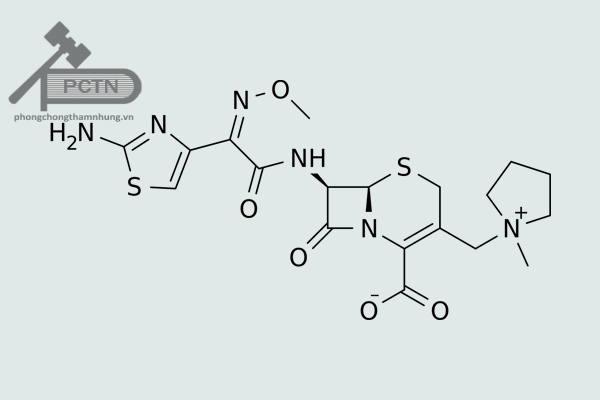
Cefepim là kháng sinh cephalosporin thế hệ thứ 4. Nó là kháng sinh phổ rộng tác dụng trên cả các vi khuẩn gram dương, gram âm và các vi khuẩn đã kháng cephalosporin thế hệ 3. Thuốc thường được sử dụng trong các bệnh nhiễm trùng như nhiễm trùng da, nhiễm trùng tiết niệu, nhiễm trùng ổ bụng và hô hấp. Cefepim có thể gây ra một số phản ứng có hại như tiêu chảy, sốt, phát ban, buồn nôn, nôn và có thể gây độc với hệ thần kinh. Thuốc có thể sử dụng ở phụ nữ có thai nhưng ở phụ nữ đang cho con bú cần phải sử dụng thận trọng. Một phân tích tổng hợp năm 2007, cho rằng tỉ lệ tử vong ở bệnh nhân dùng cefepim tăng so với betalactam khác. Tuy nhiên, FDA đã thực hiện một phân tích khác và cho thấy không có sự khác biệt.
Lịch sử nghiên cứu và phát triển
Năm 1928, kháng sinh đầu tiên được phát hiện là penicillin do nhà khoa học Scotland Alexander fleming một cách rất tình cờ khi nuôi cấy một loại nấm thuộc chi penicillin. Việc phát hiện ra penicillin đã mở ra thời đại mới trong cuộc chiến chống lại các bệnh nhiễm trùng.
Sau sự ra đời của penicillin, các cuộc tìm kiếm kháng sinh mới diễn ra sôi nổi. Kết quả một loạt kháng sinh mới ra đời trong đó có các kháng sinh cephalosporin. Cephalosporin (cũng có khung β- lactam như penicillin) lần đầu tiên được phân lập từ nuôi cấy Acremonium strictum từ một cống rãnh ở Sardinia bởi nhà khoa học người Ý Giuseppe Brotzu năm 1948. Các nhà khoa học đã phát hiện ra cấu trúc khung của cephalosporin là axid 7-aminocephalosporanic (7-ACA). Việc thay đổi các nhóm thế vào nhánh bên tại vị trí số 7 đã tạo ra những kháng sinh có tác dụng và phổ mạnh hơn. Dẫn đến sự ra đời một loạt các kháng sinh cephalosporin: thế hệ 1 như cephalethin (1964), cephalexin (1967); thế hệ 2 như cefuroxime (1971); thế hệ 3 như cefotaxim (1976), ceftriaxone (1977), ceftazidim(1978) và cefpodoxim (1980).
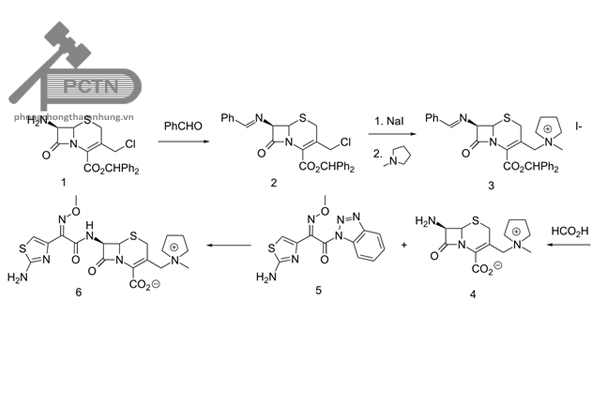
Sau sự ra đời các kháng sinh trên đến năm 1982, cefepim – kháng sinh thế hệ 4 cephlosporin ra đời bởi công ty Bristol-Myers Squibb, nó cũng được đăng kí bản quyền cùng năm. Thuốc được cấp phép lưu hành trên thị trường năm 1994. Hiện tại thuốc đã hết bản quyền và là thuốc generic tồn tại dưới nhiều biệt dược rộng khắp trên thế giới. Nó đã từng được tổ chức y tế thế giới liệt kê vào danh sách các thuốc thiết yếu cần có trong điều trị. Tuy nhiên đến năm 2019, nó đã bị đưa ra ra khỏi danh sách này.
Dược lực học
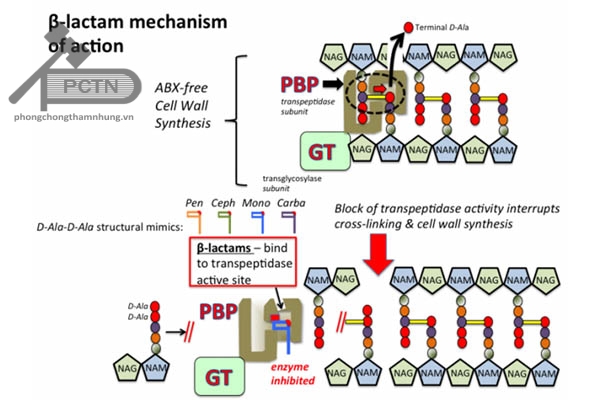
Cơ chế tác dụng: cũng như các β-lactam khác, cefepim ức chế quá trình tổng hợp lớp peptidoglycan ở thành tế bào vi khuẩn. Lớp peptidoglycan đăc biệt quan trọng trong ổn định cấu trúc thành tế bào vi khuẩn đặc biệt là các vi khuẩn gram dương.
Bước cuối cùng trong tổng hợp thành tế bào của vi khuẩn là việc hoàn tất dây nối ngang giữa các phân tử peptidoglycan với nhau. Quá trình này được xúc tác bởi transpeptidase hay còn gọi là protein gắn penicillin. Glycin tận cùng trong cầu pentaglycin của pentapeptid thứ nhất liên kết với D-alanin thứ 4 của pentapeptid thứ hai và giải phóng ra D-analin thứ 5 (chuối pentapeptid thứ 2 có 2 acidamin anilin cuối cùng) để hình thành các giây nối ngang. Các β-lactam có khả năng acyl hóa các D-analin transpeptidase (vì cấu trúc không gian của vòng β-lactam gần giống với D-alanyl-D-alanin làm cho enzyme bị nhận diện nhầm và gắn vào mở vòng β-lactam và gắn chặt với enzyme này) do đó ức chế hình thành các liên kết ngang giữa các các peptidoglycan. Dẫn đến, quá trình tổng hợp thành tế bào bị ngừng lại. Vi khuẩn không có vách che chở sẽ bị tiêu diệt.
Mặt khác cefepim còn hoạt hóa enzyme tự phân giải murein hydroxylase làm tăng phân hủy vách tế bào vi khuẩn. Kết quả là vi khuẩn bị tiêu diệt.
Phổ tác dụng: Cefepime là kháng sinh cephalosporin thế hệ 4. Nó có phổ rộng tương tự các kháng sinh thế hệ 3 nhưng nó các tác dụng tốt với các vi khuẩn enterobarteriacea, hemophilus, pseudomonas, streptococcus, lậu cầu, não mô cầu.
Cefepim bền vững với các betalactamase do vi khuẩn gram âm tiết ra, do đó nó có tác dụng cả trên các vi khuẩn đã kháng cephalosporin thế hệ 3.
Một số thử nghiêm lâm sàng

Nhiễm độc thần kinh do cefepim: Một báo cáo tổng quan.
Tác giả:
University of New England College of Pharmacy, 716 Stevens Ave, Portland, ME, 04102, USA. paynele12@gmail.com.
Department of Pharmacy, Maine Medical Center, 22 Bramhall St, Portland, ME, 04102, US
Department of Critical Care, Maine Medical Center, 22 Bramhall St., Portland, ME, 04102, USA.
Maine Medical Partners Neurology, 49 Spring St, Scarborough, ME, 04074, USA.
Department of Pharmacy and Critical Care, Maine Medical Center, 22 Bramhall St, Portland, ME, 04102, USA.
Tổng quan: Cefepim là kháng sinh được sử dụng rộng rãi. Tuy nhiên nó có khả năng gây độc với thần kinh do khả năng vượt qua hàng rào máu não và thể hiện sự đối kháng GABA phụ thuộc vào nồng độ. Các triệu chứng độc thần kinh bao gồm trầm cảm, bệnh não, rối loạn ngôn ngữ, co giật, hôn mê, rung giật cơ. Nghiên cứu này nhằm mục đích mô tả quá trình lâm sàng của nhiễm độc thần kinh khi điều trị cefepim và đáp ứng với can thiệp.
Phương pháp: Một nghiên cứu hồi cứu đã xác định các báo cáo miêu tả độc tính thần kinh liên quan đến cefepim từ tháng 1 năm 1980 đến tháng 2 năm 2016 bằng cách sử cơ sở dữ liệu của của MEDLINE và CINAHL. Các thuật ngữ tìm kiếm bao gồm cefepim, độc tính thần kinh, bệnh não, co giật, hôn mê, rung giật cơ, kích động và tử vong. Hai nhà đánh giá đánh giá độc lập các báo cáo được xác định đủ điều kiện và sử hệ thống PRISMA-P đề báo cáo dữ liệu.
Kết quả: trong số 137 báo cáo được tìm kiếm, 37 ( với 137 bệnh nhân) được bao gồm. Bệnh nhân có độ tuổi trung bình là 69, thường bị rối loạn chức năng thận (80%) và cần được chăm sóc đăc biệt (81% trường hợp rối loạn). Tất cả bệnh nhân có biểu hiện tâm thần thay đổi với giảm nhận thức (47%), loạn cơ (42%), lú lẫn (42%) là các biến chứng phổ biến nhất. Tất cả 98 bệnh nhân (73%) có điện não đồ bất thường, bao gồm động kinh cục bộ (25%), động kinh cơn nhỏ (7%), sóng triphasic (40%). Theo hướng dẫn về liều dùng do FDA phê duyệt, có 48% bệnh nhân đã dùng quá liều, 26% bệnh nhân trải qua nhiễm độc thân kinh dù tuân thủ điều trị. Nồng độ huyết thanh và dịch não tủy lần lượt là 45 mg/l (n=21) và 13 mg/l (n=4). Các triệu chứng trên được cải thiện ở 89% và 87% bệnh nhân sống sót sau khi xuất viện. Thời gian bắt đầu dùng thuốc đến khi khởi phát triệu chứng là 4 ngày và các các triệu chứng trên được giải quyết trung bình sau 2 ngày can thiệp bao gồm ngừng cefepim, dùng thuốc động kinh và chạy thận nhân tạo.
Kết luận: Nhiễm độc thần kinh do cefepim gây ra rất khó có thể phát hiên ở bệnh nhân nguy kịch do các triệu chứng khác nhau thường gặp ở bệnh nhân chăm sóc đặc biệt. phản ứng có hại này có thể xảy ra ngày cả khi tuân thủ điều trị. Các tác dụng phụ trên có thể được giải quyết bằng ngừng thuốc và cần các biện pháp can thiệp bổ sung như dùng thuốc chống động kinh hoặc lọc máu.
Dược động học
Hấp thu: Tiêm tĩnh mạch hấp thu nhanh và hoàn toàn; nồng độ đỉnh trong huyết tương 0.5-1.5 giờ với tiêm tĩnh mạch và 1-2 giờ với tiêm bắp.
Phân bố: Thuốc thâm nhập vào ổ viêm với nồng độ bằng 80% nồng độ trong huyết tương và 60% với niêm mạc phế quản, thuốc thấm qua được hàng rào máu não (BBB). Thuốc liên kết ít với protein huyết tương từ 16-19%. Thể tích phân bố 16-19 L ở người trưởng thành. Thuốc được bài xuất qua sữa mẹ.
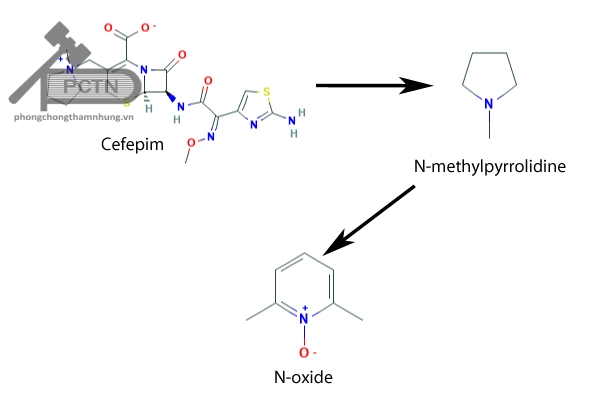
Chuyển hóa: Chuyển hóa rất ít tại gan tạo thành sản phẩm chuyển hóa là N-methylpyrrolidine (NMP) nhanh chóng biến đổi thành N-oxide (NMP-N-oxide).
Thải trừ: Thời gian bán thải là 2 giờ. Bài xuất chủ yếu qua nước tiểu (85% ở dạng không đổi). Độ thanh thải của thuốc 120 ml/phút (người trưởng thành) và 3.3 +/- 1 ml/kg/phút (trẻ em từ 2 tháng đến 11 tuổi).
Chỉ định và liều dùng
Nhi khoa:
- Sốt do giảm bạch cầu hạt: điều trị theo kinh nghiệm. > 2 tháng tuổi, <40 kg : tiêm tĩnh mạch 50 mg/kg/8 giờ trong 7 ngày hoặc đến khi tình trạng giảm bạch cầu hạt được cải thiện.
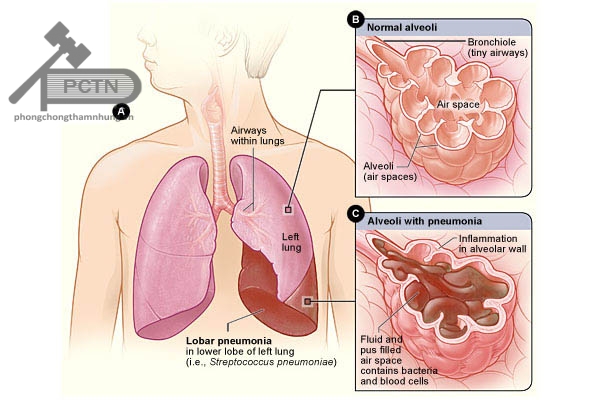
- Viêm phổi: điều trị viêm phổi từ nhẹ đến nặng. Tiêm tĩnh mạch 50 mg/kg/12 giờ trong 10 ngày. Không vượt quá 2 g/ 12 giờ.
- Nhiễm trùng da và cấu trúc da: điều trị nhiễm trùng da và cấu trúc da không biến trứng. Tiêm tĩnh mạch 50 mg/kg/12 giờ trong 10 ngày; không vượt quá 2g /12 giờ.
- Nhiễm trùng đường niệu: điều trị nhiễm trùng niệu biến chứng hoặc không biến chứng, bao gồm viêm bể thận. Tiêm tĩnh mạch hoặc tiêm bắp 50 mg/kg/12 giờ trong 7-10 ngày. Không vượt quá 2g/12 giờ.
Người trưởng thành:
- Viêm phổi: từ trung bình đến nặng. Tiêm tĩnh mạch 1-2g /8-12 giờ trong 7-10 ngày (nếu nguyên nhân không phải pseudomonas) hoặc 21 ngày nếu nguyên nhân là Pseudomonas.
- Sốt giảm bạch cầu: điều trị theo kinh nghiệm. Tiêm tĩnh mạch 2g/8 giờ trong 7 ngày hoặc đến khi giảm bạch cầu được giải quyết.
- Nhiễm trùng tiết niệu: điều trị nhiễm trùng niệu biến chứng hoặc không biến chứng, bao gồm viêm bể thận. Tiên tĩnh mạch 0.5-1 g/12 giờ trong 7-10 ngày. Nhiễm trùng niệu nghiêm trọng do Escherichia coli or Klebsiella pneumonia: tiêm tĩnh mạch 2g/12 giờ trong 10 ngày.
- Nhiễm trùng da và cấu trúc da: điều trị nhiễm trùng da và cấu trúc da chưa biến chứng. Tiêm tĩnh mạch 2g/12 giờ trong 10 ngày.
- Nhiễm trùng trong ổ bụng: điều trị nhiễm trùng trong ổ bụng có biến chứng, sử dụng kết hợp với metronidazole. Tiêm tĩnh mạch 2g/12 giờ trong 7-10 ngày.
Hiệu chỉnh liều (theo mức lọc cầu thận CrCl):
- Liều khuyến cáo 500 mg/12 giờ
CrCl > 60 ml/phút: 500 mg/12 giờ
CrCl 30- 60 ml/phút: 500 mg/24 giờ
CrCl 11- 29 ml/phút: 500 mg/24 giờ
CrCl <11 ml/phút: 250 mg/24 giờ
Thẩm phân phúc mạc 500 mg/48 giờ
Chạy thận nhân tạo: 1g vào ngày đầu tiên, sau đó 500-1000 mg/24h (vào những ngày chạy thận nhân tạo, cần giám sát chặt chẽ sau chạy thận)
- Liều khuyến cáo 1g/12 giờ.
CrCl > 60 ml/phút: 1g/12 giờ
CrCl 30- 60 ml/phút: 1g/24 giờ
CrCl 11- 29 ml/phút: 500 mg/24 giờ
CrCl <11 ml/phút: 250 mg/24 giờ
Thẩm phân phúc mạc 1000 mg/48 giờ
Chạy thận nhân tạo: 1g vào ngày đầu tiên, sau đó 500 mg/24h (vào những ngày chạy thận nhân tạo, cần giám sát chặt chẽ sau chạy thận)
- Liều khuyến cáo 2g/12 giờ.
CrCl > 60 ml/phút: 2g/12 giờ
CrCl 30- 60 ml/phút: 2g/24 giờ
CrCl 11- 29 ml/phút: 1000 mg/24 giờ
CrCl <11 ml/phút: 500 mg/24 giờ
Thẩm phân phúc mạc 2000 mg/48 giờ
Chạy thận nhân tạo: 1g vào ngày đầu tiên, sau đó 500 mg/24h (vào những ngày chạy thận nhân tạo, cần giám sát chặt chẽ sau chạy thận)
- Liều khuyến cáo 2g/8 giờ.
CrCl > 60 ml/phút: 2g/8 giờ
CrCl 30- 60 ml/phút: 2g/12 giờ
CrCl 11- 29 ml/phút: 2000 mg/24 giờ
CrCl <11 ml/phút: 1000 mg/24 giờ
Thẩm phân phúc mạc 2000 mg/48 giờ
Chạy thận nhân tạo: 1g vào ngày đầu tiên, sau đó 500 mg/24h (vào những ngày chạy thận nhân tạo, cần giám sát chặt chẽ sau chạy thận)
Các vi khuẩn nhạy cảm với kháng sinh: Bacteroides spp, Enterobacter spp, Escherichia coli, Haemophilus influenzae, Klebsiella spp, Proteus mirabilis, Pseudomonas spp, Staphylococcus aureus, Streptococcus pyogenes.
Tác dụng phụ
Rất thường gặp (>10%):
- Kết quả xét nghiệm Coomb dương tính nhưng không có thiếu máu.
Thường gặp (1-10%):
- Phát ban (1-4%)
- Tăng ALT (3%)
- Tiêu chảy (3%)
- Hạ phosphate máu (3%)
- Tăng bạch cầu ái toan (2%)
- Ban đỏ tại vị trí tiêm (2%)
- Tăng thời gian đông máu một phần (2%)
- Buồn nôn và nôn (2%)
- Sốt (1%)
- Đau đầu (1%)
- Đau (1%)
- Ngứa (1%)
Ít gặp (<1%):
- Mất bạch cầu hạt
- Sốc phản vệ
- Hôn mê
- Bệnh não
- Ảo giác
- Run cơ
- Giảm bạch cầu
- Động kinh
- Giảm tiểu cầu
Các báo cáo được đưa ra thị trường.
- Nhiêm độc thần kinh: bệnh não, rối loạn ngôn ngữ, động kinh cục bộ.
- Sốc phản vệ, giảm bạch cầu thoáng qua.
Lưu ý và thận trọng
Tiêm bắp được khuyến cáo chỉ cho các biến chứng nhẹ, trung bình hoặc không biến chứng ở bệnh nhân nhiễm trùng đường tiết niệu.
Sử dụng kéo dài có thể gây bội nhiễm vi khuẩn.
Có thể làm tăng chỉ số bình thường hóa quốc tế (INR) khi điều trị kéo dài đặc biệt ở bệnh nhân suy dinh dưỡng.
Đảm bảo thận trọng với những người có tiền sử nhạy cảm lập tức với cefepim, cephalosporin, penicillin hoặc các betalactam khác.
Bội nhiễm clostridium difficile có thể xảy ra cần giám sắt chặt chẽ ở những bệnh nhân có tiêu chảy sau sử dụng cefepim.
Thận trọng bênh nhân có các vấn đề ở đường tiêu hóa đăc biệt là viêm đại tràng.
Nếu CrCl < 60 ml/phút cần hiệu chỉnh liều do giảm thải trừ thuốc.
Các trường hợp nhiễm độc thần kinh đã được báo cáo bao gồm các trường hợp đe dọa đến tính mạng hoăc tử vong, rối loạn ngôn ngữ, run cơ, bệnh não, động kinh cục bộ…
Tình trạng động kinh cục bộ có thể tăng nên nếu không có sự hiệu chỉnh liều ở bệnh nhân suy thận. Tuy nhiên, một số bệnh nhân vẫn có thể có tác dụng không mong muốn này dù đã được hiệu chỉnh liều. Các triệu chứng bao gồm như thay đổi trạng thái tâm thần, nhầm lẫn và giảm đáp ứng.
Phụ nữ có thai: cảnh báo độ B ( có thể được chấp nhận. Các nghiên cứu trên động vật không cho thấy rủi ro nhưng các nghiên cứu trên người không có sẵn hoặc các nghiên cứu trên động vật cho thấy ít rủi ro và các nghiên cứu trên người không thấy có rủi ro).
Phụ nữ cho con bú: thuốc thải trừ qua sữa mẹ. Sử dụng thận trọng.
Chống chỉ định
Quá mẫn với cefepim hoặc bất cứ thành phần nào của thuốc.
Quá mẫn với penicillin, các cephalosporin và các β-lactam khác.
Bệnh nhân dị ứng với ngô hoặc các sản phẩm từ ngô không nên dùng dung dịch tiêm có chứa dextrose.
An toàn và hiệu quả chưa được xác định ở bệnh nhân dưới 2 tháng tuổi.
Tương tác thuốc
Vaccine BCG: kháng sinh có thể can thiệp vào hoạt động chống khối u của BCG ở bàng quang. Các dữ liệu thu được cho thấy các BCG nhạy cảm với kháng sinh đặc biệt là các kháng sinh trị lao như streptomycin, isoniazid, ethambutol, ethambutol, pyrazinamide…
Vaccine tiêu chảy: kháng sinh như cefepim có thể làm giảm hiệu quả của vaccine. Để đảm bảo đáo ứng đầy đủ của vaccin, không dùng vaccine sau 14 ngày sử dụng cefepim.
Vaccine thương hàn: kháng sinh như cefepim có thể làm giảm hiệu quả của vaccine. Để đảm bảo hiệu quả, không dùng vaccine ít nhất 3 ngày sau khi ngừng sử dụng cefepim.
Các kháng sinh aminosid như streptomycin, amikacin, gentamicin, kanamycin, neomycin: gây độc với thận khi sử dụng kết hợp với cefepim sẽ làm tăng tác dụng không mong muốn này.
Kháng sinh chloramphenicol: có thể làm giảm tác dụng của cefepim trong điều trị một số bệnh nhiễm trùng.
Các thuốc tránh thai hormone như estradion, ethinyl estradion: các kháng sinh phổ rộng cũng như cefepim làm thay đổi vi khuẩn chí đường ruột dẫn đến giảm chu trình ruột gan để tái hấp thu các thuốc tránh thai. Dẫn đến nồng độ các thuốc này thấp hơn nồng độ yêu cầu. Có thể mang thai ngoài í muốn khi sử dụng các thuốc tránh thai hormone như estradion, ethinyl estradion.
Các thuốc chống đông đường uống như dicoumarol và warfarin: cefepim làm tăng tác dụng các thuốc này dẫn đến tăng nguy cơ xuất huyết.
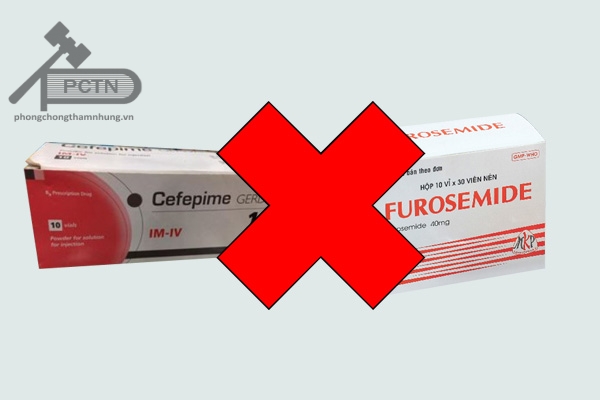
Các thuốc lợi tiểu quay như furosemide và ethacrylic: furosemide và ethacrylic có độc tính trên thận. Khi sử dụng cùng cefepim có thể gây tăng nguy cơ này.
Probenecid: probenicid làm tăng nồng độ của cefepim trong máu do cạnh tranh hệ thải trừ ở ống thận. Có thể làm tăng nguy cơ và các phản ứng có hại như buồn nôn, nôn, các vấn đề ở thận. Đặc biệt ở bệnh nhân sử dụng liều cao, người già hoặc người có các vấn đề ở thận.
Tài liệu tham khảo
https://www.ncbi.nlm.nih.gov/pubmed/25694414
https://www.drugbank.ca/drugs/DB01413
https://reference.medscape.com/drug/maxipime-cefepime-342511
Để lại một phản hồi