(1 / 5)
Một bé gái 8 tuổi, tiền sử khỏe mạnh đến khoa cấp cứu với biểu hiện phát ban “trông giống như vết bầm tím” và đau khớp. Các nốt ban đỏ loang lổ không đau và không ngứa.
Chẩn đoán là gì?
Mẹ của bé nói rằng phát ban bắt đầu ở cẳng chân một tuần trước đó và sau đó lan lên đùi và mông của cô bé.
Bệnh nhân không có tiền sử dễ chảy máu hoặc bầm tím trước đây. Không có thành viên nào khác trong gia đình bị phát ban tương tự. Bệnh nhân cũng mới khởi phát đau đầu gối trái và mắt cá chân trái kết hợp với sưng đầu gối 2 ngày nay. Không có chấn thương nào gần đây được ghi nhận.
Không có sưng vai và tay, không đau tức ngực, đau bụng, tiểu khó, tiểu máu. Một tuần trước khi phát ban trẻ sốt và đau họng, xét nghiệm liên cầu âm tính.
Khám bệnh
Khi khám bệnh, trẻ có biểu hiện tốt, tỉnh táo. Cân nặng của trẻ là 39kg; nhiệt độ 37 độ C, nhịp tim 98; nhịp thở là 24 lần / phút; huyết áp 110/60 mm Hg; và SpO2 là 100%.
Trẻ không bị viêm kết mạc, loét miệng hoặc nổi hạch. Khám hô hấp và tim mạch trong giới hạn bình thường. Khám bụng không thấy đau hoặc cứng, và âm ruột bình thường. Không sờ thấy gan lách to.
Các khớp mắt cá chân mềm, không có sưng, ban đỏ, biến dạng hoặc hạn chế cử động. Khớp gối và khớp háng bình thường. Khám thần kinh bình thường, không có dấu hiệu thần kinh khu trú.
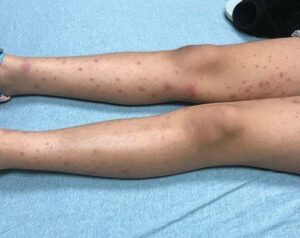
Khám da thấy phát ban dạng sờ thấy được, không có bào mòn và không có nốt sần. Ban dạng chấm xuất huyết xen kẽ ở chi dưới, kéo dài từ mắt cá chân đến đùi, bụng dưới và mông. Lòng bàn chân không có ban.
Xét nghiệm công thức máu khá bình thường, bạch cầu tăng nhẹ, không thiếu máu, tiểu cầu bình thường. Chức năng gan thận bình thường. Nước tiểu không có Protein, hồng cầu hay bạch cầu. Xét nghiệm kháng thể kháng nhân (ANA) huyết thanh âm tính.
??̛́? ? ????̣̂? ???̛́?? ???́?? ??̀ ???́? ??? ??̀ đ?? ???̛́?, ??́? ???̂̉? đ??́? ???̂? ???̣̂? đ?̛?̛̣? đ?̣̆? ??:
- Viêm khớp Lupus? Có vẻ không hợp lý, triệu chứng toàn thân tốt, công thức máu bình thương, ANA âm tính.
- Bệnh Lyme? Không phù hợp, vì bệnh nhân không tiếp xúc bọ ve và không có phát ban đặc trưng.
- Thấp khớp? Không đúng, vì dạng phát ban không phù hợp, xét nghiệm liên cầu âm tính.
- Ban xuất huyết giảm tiểu cầu vô căn (ITP): Không phải, vì số lượng tiểu cầu của bệnh nhân bình thường.
- Viêm mao mạch dị ứng (Ban xuất huyết Henoch-Schonlein): là một bệnh viêm mạch tế bào nhỏ, qua trung gian miễn dịch và có thể có các biểu hiện đa dạng: Đau bụng thứ phát, có thể biểu hiện như bụng cấp tính; có thể có biểu hiện giống bệnh viêm khớp tự phát ở trẻ vị thành niên (JIA), viêm khớp dạng thấp, hoặc viêm khớp do lậu cầu; và phát ban có thể trông giống như ITP, bệnh rickettsia, nhiễm trùng huyết, hoặc đông máu nội mạch lan tỏa. Các xét nghiệm thường không đặc hiệu, chẩn đoán sau khi loại trừ các nguyên nhân khác.
?? ??̣?? ???́? ??? ???́ đ?̣̆? ???̛??, ??̀ đ?̃ ???̣? ???̛̀ ??́? ?????̂? ???̂? ??̣̂?? ???́?, ??̣̂?? ???̂? đ?̛?̛̣? ???̂̉? đ??́? ??̀ ???̂? ??? ??̣?? ??̣ ?̛́?? (??? ???̂́? ????̂́? ??????-?????????) .
Ban xuất huyết Henoch-Schonlein (HSP) là bệnh viêm mạch máu nhỏ hệ thống phổ biến nhất ở trẻ em. Tuổi biểu hiện bệnh trung bình là 6 đến 10 tuổi, và tỷ lệ mắc bệnh được biết là ngang nhau ở trẻ em trai và trẻ em gái. Bệnh thường gặp vào mùa thu và mùa xuân.
Đặc điểm của viêm mao mạch dị ứng là lắng đọng các phức hợp miễn dịch IgA trong thành mạch của thận và các cơ quan bị ảnh hưởng khác. Từ đó kích hoạt bổ thể gây viêm, dẫn đến bệnh cảnh lâm sàng như trên. Nguyên nhân phổ biến nhất gây ra viêm mao mạch dị ứng là nhiễm trùng đường hô hấp trên. Một số loại virus và vi khuẩn khác như cúm, parainfluenza, virus Epstein-Barr (EBV) và Streptococcus có liên quan đến viêm mao mạch dị ứng.
Chẩn đoán viêm mao mạch dị ứng dựa trên lâm sàng và đặc điểm ban xuất huyết cùng với một trong các đặc điểm sau:
1. Đau bụng lan tỏa;
2. Đau khớp hoặc viêm khớp cấp tính;
3. Có Protein niệu hoặc tiểu máu; hoặc là
4. Sinh thiết thận có lắng đọng IgA chiếm ưu thế với bổ thể C3, bạch cầu.
5. Các biểu hiện khác như nhức đầu, xuất huyết nội sọ, xuất huyết phổi, tụ máu ở bìu và viêm tinh hoàn ít gặp.
Điều trị chủ yếu là giảm đau bằng NSAID. Việc sử dụng steroid ở bệnh nhân HSP còn nhiều tranh cãi. Trong khi một số nghiên cứu đã chỉ ra rằng sử dụng steroid sớm làm giảm thời gian đau bụng và ngăn ngừa GI và biến chứng thận, các nghiên cứu khác không cho thấy sự khác biệt. Một phần thiết yếu của việc theo dõi bệnh nhân HSP là theo dõi các biến chứng. Cần phải siêu âm ổ bụng đối với những bệnh nhân đau bụng dữ dội mới khởi phát. Bất kỳ sự thay đổi nào về trạng thái tinh thần đều cần được đánh giá xem có xuất huyết nội sọ hay không.
Tiên lượng nói chung tốt, các triệu chứng cải thiện trong vòng 2 đến 3 tuần. Một phần ba số bệnh nhân bị tái phát, thường là trong vòng 6 tháng đầu tiên sau khi được chẩn đoán.
Theo dõi định kỳ là cần thiết. Phân tích nước tiểu và kiểm tra huyết áp nên được thực hiện hàng tuần trong tháng đầu tiên, 2 tuần một lần cho đến 3 tháng và hàng tháng cho đến 6 tháng. Nguy cơ liên quan đến thận giảm đáng kể sau 6 tháng.
Bệnh nhân này đang được theo dõi hàng tuần tại phòng khám, xét nghiệm nước tiểu và huyết áp, cho đến nay âm tính không có tiểu máu và protein niệu. Ban xuất huyết đã khỏi sau khoảng 2 tuần và hiện có ban xuất huyết ở chi dưới. Khi chẩn đoán được 3 tuần, trẻ bắt đầu kêu đau bụng từng cơn sau bữa ăn, và siêu âm không có lồng ruột.
Để lại một phản hồi