Nội dung chính
songkhoemoingay.com – Quản lý vỡ giãn tĩnh mạch thực quản- Hội nội soi tiêu hóa Châu Âu 2022
Các khái niệm về giai đoạn xơ gan
Bệnh gan mạn tính tiến triển còn bù (compensated advanced chronic liver disease cACLD): độ cứng gan TE <20 kPa và tiểu cầu >150.000/mm3.
Bệnh gan mạn tính tiến triển mất bù (decompensated advanced chronic liver disease dACLD): độ cứng gan TE >= 20kPa hoặc tiểu cầu <= 150.000/mm3.
Tăng áp cửa có ý nghĩa lâm sàng (clinically significant portal hypertension: CSPH-) được xác định khi [HVPG] > 10mmHg và/hoặc TE > 25 kPa).
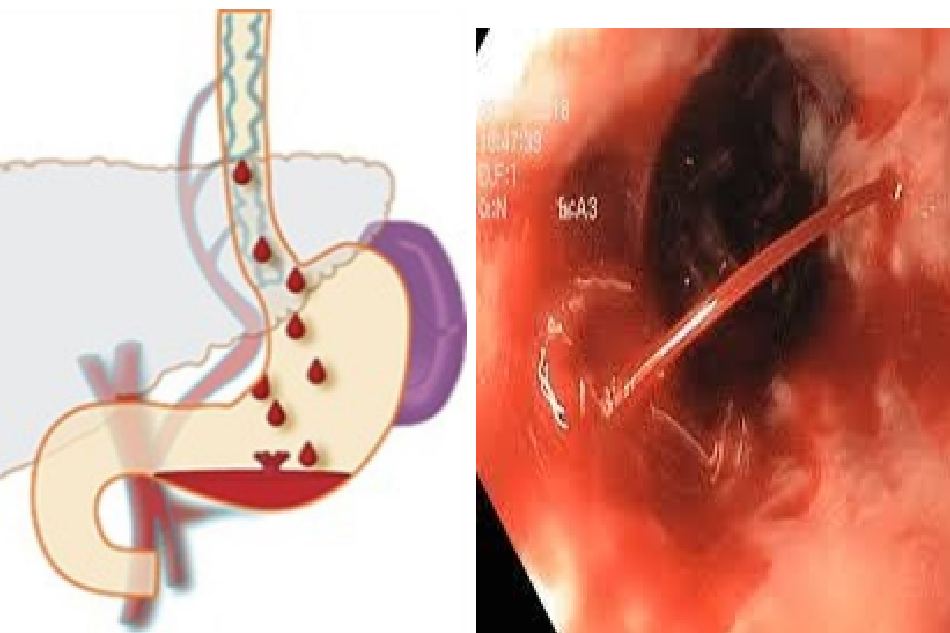
Giãn tĩnh mạch thực quản dạ dày nguy cơ vỡ chảy máu cao: kích thước tĩnh mạch giãn trung bình hoặc lớn hoặc nhỏ nhưng có dấu đỏ trên tĩnh mạch giãn.
Bệnh nhân xơ gan có nguy cơ cao chảy máu do vỡ giãn khi HVPG >= 20mmHG.

Tầm soát giãn tĩnh mạch thực quản dạ dày nguy cơ cao
Phân tầng nguy cơ ở bệnh nhân chảy máu do vỡ giãn:
Bệnh nhân bệnh gan mạn tính tiến triển (ACLD) nhập viện với gợi ý chảy máu do vỡ giãn => được phân tầng nguy cơ theo thang điểm Child Pugh và MELD đồng thời tình trạng chảy máu tiến triển hay tạm ổn sẽ được ghi nhận trong lúc nội soi- (mức khuyến cáo: mạnh, mức chứng cứ: cao).
Tiên lượng nặng bệnh nhân trong đợt chảy máu cấp do vỡ giãn gồm: tử vong ở tuần thứ 6 sau vỡ giãn cấp, kiểm soát chảy máu thất bại (dù dùng thuốc co mạch và can thiệp nội soi tối ưu) và tái phát sớm (trong vòng 5 ngày sau can thiệp nội soi).
Bệnh nhân xơ gan child A hoặc child B không chảy máu tiến triển trong nội soi (máu phun thành tia hoặc chảy rỉ rả mặc dù đã sử dụng thuốc co mạch) hoặc MELD < 11 điểm => nguy cơ thấp tiên lượng nặng.
Bệnh nhân xơ gan Child B có chảy máu tiến triển trên nội soi mặc dù đã dùng thuốc co mạch hoặc xơ gan child C => nguy cơ cao tiên lượng nặng.
Bệnh nhân MELD >= 19 => nguy cơ cao tiên lượng nặng.
Phòng ngừa nguyên phát vỡ giãn tĩnh mạch thực quản
Bệnh nhân với bệnh gan mạn tính tiến triển còn bù (compensated advanced chronic liver disease: cACLD) do virus, rượu và/hoặc viêm gan nhiễm mỡ không do rượu không béo phì (BMI <30kg/m2) và tăng áp cửa có ý nghĩa lâm sàng (clinically significant portal hypertension: CSPH- được xác định khi [HVPG] > 10mmHg và/hoặc TE > 25 kPa) sẽ được phòng ngừa bằng ức chế beta không chọn lọc (ưu tiên carvedilol) nhằm ngăn ngừa giãn vỡ tĩnh mạch thực quản dạ dày chảy máu- (mức khuyến cáo: mạnh, mức chứng cứ: trung bình).
Bệnh nhân nội soi ghi nhận giãn tĩnh mạch thực quản nguy cơ cao nhưng không dung nạp và/hoặc chống chỉ định ức chế beta => thắt tĩnh mạch thực quản qua nội soi (endoscopic band ligation: EBL) là liệu pháp thay thế. EBL sẽ được lặp lại mỗi 2-4 tuần cho đến khi hết tĩnh mạch thực quản giãn nguy cơ cao. Sau đó theo dõi nội soi mỗi 3-6 tháng trong năm đầu tiên- (mức khuyến cáo: mạnh, mức chứng cứ: trung bình).
Bệnh nhân nội soi ghi nhận giãn tĩnh mạch dạ dày (sarin GOV-2, IGV-1..) nhưng không dung nạp và/hoặc chống chỉ định ức chế beta => tiêm cyanoacrylate – (mức khuyến cáo: yếu, mức chứng cứ: thấp).
Bệnh nhân không dung nạp và/hoặc chống chỉ định ức chế beta, nội soi không ghi nhận giãn tĩnh mạch nguy cơ cao => nội soi theo dõi mỗi 2 năm nếu bệnh gan đang tiến triển, hoặc mỗi 3 năm nếu bệnh gan ổn định- (mức khuyến cáo: yếu, mức chứng cứ: thấp).
Quản lý trước nội soi bệnh nhân chảy máu do vỡ giãn
Bệnh nhân chảy máu nghi do vỡ giãn cần đánh giá nhanh tình trạng huyết động để điều chỉnh kịp thời. Tái phục hồi thể tích dịch tuần hoàn nhanh với với crystalloid (sodium normal hoặc lactate ringer) sau đó xem xét bù máu, thận trọng quá tải dich- (mức khuyến cáo: manh, mức chứng cứ: thấp).
Không khuyến cáo truyền thường quy huyết tương tươi đông lạnh và/hoặc yếu tố VIIa tái tổ hợp hoạt hoá trong quản lý ban đầu bệnh nhân chảy máu do vỡ giãn- (mức khuyến cáo: manh, mức chứng cứ: thấp).
Khuyến cáo đặt nội khí quản trước nội soi ở bệnh nhân gởi ý chảy máu do vỡ giãn với tình trạng nôn ra máu vẫn còn diễn tiến, bệnh não gan và/hoặc kích động, không có khả năng kiểm soát đường thở- (mức khuyến cáo: yếu, mức chứng cứ: thấp).
Không khuyến cáo truyền thường quy tiểu cầu và ngưỡng tiểu cầu cần truyền không rỏ ràng (thường PLT <50.000/mm3). Nếu chảy máu khó kiểm soát, việc truyền tiểu cầu sẽ được cá thể hoá từng bệnh nhân- (mức khuyến cáo: manh, mức chứng cứ: trung bình).
Bệnh nhân chảy máu tiêu hoá trên cấp với huyết động ổn định, không tiền căn bệnh lý tim mạch => truyền máu hạn chế với ngưỡng truyền khi Hb <= 7g/dl, và mục tiêu duy trì Hb 7-9g/dl- (mức khuyến cáo: mạnh, mức chứng cứ: trung bình).
Bệnh nhân chảy máu tiêu hoá trên cấp với huyết động ổn định, đồng thời có tiền sử bệnh lý tim mạch cấp hoặc mạn => ngưỡng truyền máu sẽ tự do hơn, với ngưỡng cần truyền khi Hb <= 8g/dl- (mức khuyến cáo: mạnh, mức chứng cứ: thấp).
Thuốc co mạch và kháng sinh ở bệnh nhân chảy máu do vỡ giãn
ESGE khuyến cáo các thuốc co mạch như terlipressin, octreotide, hoặc somatostatin được bắt đầu ở bệnh nhân nhập viện với gợi ý chảy máu do vỡ giãn và kéo dài đủ 5 ngày khi nguyên nhân vỡ giãn được xác định rỏ – (mức khuyến cáo: mạnh, mức chứng cứ: cao).
Phòng ngừa kháng sinh với ceftriaxone 1 g/ngày x 7 ngày (hoặc tuỳ tình trạng đề kháng kháng sinh tại cơ sở y tế hay tìnhh trạng dị ứng của bệnh nhân) cho tất cả bệnh nhân bệnh gan mạn tính tiến triển với chảy máu do vỡ giãn – (mức khuyến cáo: mạnh, mức chứng cứ: cao).
Quản lý bệnh nhân sử dụng kháng kết tập tiểu cầu, kháng đông
Kháng kết tập được ngưng tạm thời ở bệnh nhân xơ gan chảy máu do vỡ giãn cấp- (mức chứng cứ: thấp, mức khuyến cáo: cao).
Quyết định tái khởi động lại tác nhân kháng kết tập tiểu cầu dựa trên nguy cơ tái chảy máu/ huyết khối ở bệnh nhân. Ở bệnh nhân stent mạch vành P2Y12 sẽ được bắt đầu lại trong vòng 5 ngày vì nguy cơ cao tắc stent nếu trì hoãn kéo dài. (mức khuyến cáo: mạnh, mức chứng cứ: thấp).
Kháng đông sẽ được ngưng tạm thời ở bênh nhân nghi ngờ chảy máu cấp do vỡ giãn và các tác nhân đối kháng sẽ được xem xét sử dụng nếu chảy máu nặng ảnh hưởng huyết động- (mức khuyến cáo: mạnh, mức chứng cứ: thấp).
Tái khởi động lại liệu pháp kháng đông sẽ được quyết định dựa trên nguy cơ huyết khối ở bệnh nhân. Bệnh nhân nguy cơ huyết khối thấp => tái khởi động trong vòng 7 ngày sau khi ổn định chảy máu. Bệnh nhân nguy cơ huyết khối cao => khởi động lại sớm trong vòng 3 ngày với heparin làm cầu nối- (mức khuyến cáo: mạnh, mức chứng cứ: thấp).
Thời gian thực hiện nội soi
Ở bệnh nhân gợi ý chảy máu cấp do vỡ giãn => thời gian thực hiện nội soi thực quản dạ dày can thiệp không phụ thuộc vào nồng độ INR lúc nhập viện- (mức khuyến cáo: mạnh, mức chứng cứ: thấp).
Bệnh nhân gợi ý chảy máu do vỡ giãn sẽ được nội soi trong vòng 12h sau nhập viện- (mức khuyến cáo: mạnh, mức chứng cứ: trung bình).
ESGE khuyến cáo truyền tĩnh mạch erythromycin 250mg (khi không có chống chỉ định) trước nội soi 30-120 phút ở bệnh nhân nghi ngờ chảy máu do vỡ giãn- (mức khuyến cáo: mạnh, mức chứng cứ: cao).
Xét nghiệm TIPS khi nào?
Bệnh nhân chảy máu do vỡ giãn dù đã cầm máu qua nội soi thành công nhưng có nguy cơ cao tái phát như HVPG >20mmHg hoặc hình ảnh chảy máu tiến triển được ghi nhận qua nội soi dù đã điều trị thuốc co mạch) và (Child–Pugh C ≤ 13 or Child–Pugh B > 7) => transjugular intrahepatic portosystemic shunt (TIPS) trong vòng 72h (ưu tiên 24h) được xem xét- (mức khuyến cáo: mạnh, mức chứng cứ: cao).
Bệnh nhân chảy máu do vỡ giãn tĩnh mạch thực quản dai dẵng dù điều trị nội khoa (thuốc co mạch) và cầm máu qua nội soi tích cực => xem xét TIPS cứu vãn khẩn cấp- (mức khuyến cáo: mạnh, mức chứng cứ: trung bình).
Nguồn tham khảo
Quản lý vỡ giãn tĩnh mạch thực quản- Hội nội soi tiêu hóa Châu Âu 2022: http://dx.doi.org/10.1055/a-1939-4887
Để lại một phản hồi