
Nội dung chính
Tổn thương thận cấp là gì? Nguyên nhân do đâu? Cách điều trị? – Tải file PDF Tại đây.
Tác giả: Michael Joannidis, Melanie Meersch-Dini and Lui G. Forni
Phần giới thiệu của nhóm KDIGO (Bệnh thận: Cải thiện kết quả toàn cầu) về định nghĩa được chấp nhận về tổn thương thận cấp tính (AKI) đã nhấn mạnh rằng AKI thường gặp ở bệnh nặng và ảnh hưởng đến kết cục. Do đó, trong những năm gần đây, nhiều sự chú ý không chỉ tập trung vào việc phòng ngừa AKI mà còn tối ưu hóa việc điều trị.
Ngăn ngừa AKI
Hướng dẫn KDIGO đề xuất các biện pháp hỗ trợ cho bệnh nhân có nguy cơ cao mắc AKI, mặc dù dữ liệu chứng minh tính hiệu quả của các phương pháp này vẫn còn khan hiếm. Vào năm 2017, thử nghiệm PrevAKI đã chứng minh rằng việc triển khai gói theo hướng dẫn của dấu ấn sinh học dựa trên phương pháp KDIGO (nghĩa là ngừng sử dụng độc tố thận, tối ưu hóa tình trạng thể tích và áp lực tưới máu, cân nhắc theo dõi huyết động chức năng, theo dõi chặt chẽ creatinine huyết thanh và lượng nước tiểu, tránh tăng đường huyết và xem xét các lựa chọn thay thế cho các chất cản quang) làm giảm tỷ lệ mắc AKI. Sau đó, thử nghiệm PrevAKI2 hai giai đoạn đã thực hiện một cuộc khảo sát chứng minh rằng việc triển khai gói KDIGO ở những bệnh nhân phẫu thuật có nguy cơ cao hiếm khi được thực hiện thường quy. Tiếp theo là thử nghiệm can thiệp ngẫu nhiên tái tạo kết quả của PrevAKI với việc giảm đáng kể AKI trung bình và nặng ở bệnh nhân dùng gói KDIGO. Khi điều tra tác động của từng can thiệp trong gói chăm sóc, việc tối ưu hóa huyết động ít nhất cũng quan trọng như việc ngừng sử dụng độc tố thận, trong khi việc tránh tăng đường huyết hoặc các chất tương phản dường như không có tác dụng đáng kể.
Điều trị bảo tồn AKI
Truyền dịch vẫn là một trong những biện pháp chính để ngăn ngừa AKI, nhưng việc tránh quá tải thể tích cũng rất quan trọng. Mặc dù việc hạn chế dịch, ban đầu có vẻ phản trực giác, nhưng thử nghiệm khả thi REVERSE- AKI đã giải quyết vấn đề này và chọn ngẫu nhiên 100 bệnh nhân được đánh giá là không bị giảm thể tích máu với AKI giai đoạn một hoặc cao hơn nhưng không cần điều trị thay thế thận (RRT) để được điều trị truyền dịch hạn chế nhắm mục tiêu cân bằng dịch tích lũy âm nhưng ít nhất < 300 ml/ngày. Lượng dịch đưa vào được hạn chế với sử dụng thuốc lợi tiểu để đạt được mục tiêu mong muốn trong 72 giờ, được phép sử dụng liệu pháp bolus dịch nếu cần thiết về mặt lâm sàng. Sự can thiệp dẫn đến cân bằng dịch tích lũy trong 72 giờ là khoảng – 1100 ml so với điểm giữa ở nhánh tiêu chuẩn. Cân bằng dịch âm này tiếp tục tăng lên -2200 ml khi ra khỏi đơn vị chăm sóc đặc biệt (ICU) vào ngày thứ 7. Điều quan trọng là 13% nhận được RRT trong nhóm can thiệp so với 30% ở nhóm chứng và các tác dụng phụ nghiêm trọng cũng thấp hơn. Điều này cho thấy tính khả thi của cách tiếp cận như vậy có thể làm giảm nhu cầu RRT ở bệnh nhân mắc AKI. Tuy nhiên, hai thử nghiệm lâm sàng ngẫu nhiên (RCT) gần đây, thử nghiệm CLASSIC và CLOVER, đánh giá phương thức truyền dịch hạn chế so với truyền dịch tiêu chuẩn ở bệnh nhân nhiễm trùng huyết không cho thấy bất kỳ tác dụng nào đối với AKI, mặc dù đây không phải là tiêu chí chính và RRT không được báo cáo. Do đó, liệu việc truyền dịch hạn chế có tốt cho tất cả các dạng AKI hay chỉ tốt cho các kiểu hình phụ cụ thể vẫn cần được xác minh (Hình 1).
Thời điểm để RRT
Thời điểm tối ưu để bắt đầu RRT đã được nghiên cứu trong một số RCTs và việc giảm RRT bằng cách sử dụng chiến lược “theo dõi và chờ đợi” đã được quan sát. Mặc dù thời gian trì hoãn RRT một cách an toàn vẫn chưa được biết. Thử nghiệm AKIKI2 đa trung tâm đã so sánh chiến lược RRT được trì hoãn với chiến lược RRT bị trì hoãn hơn
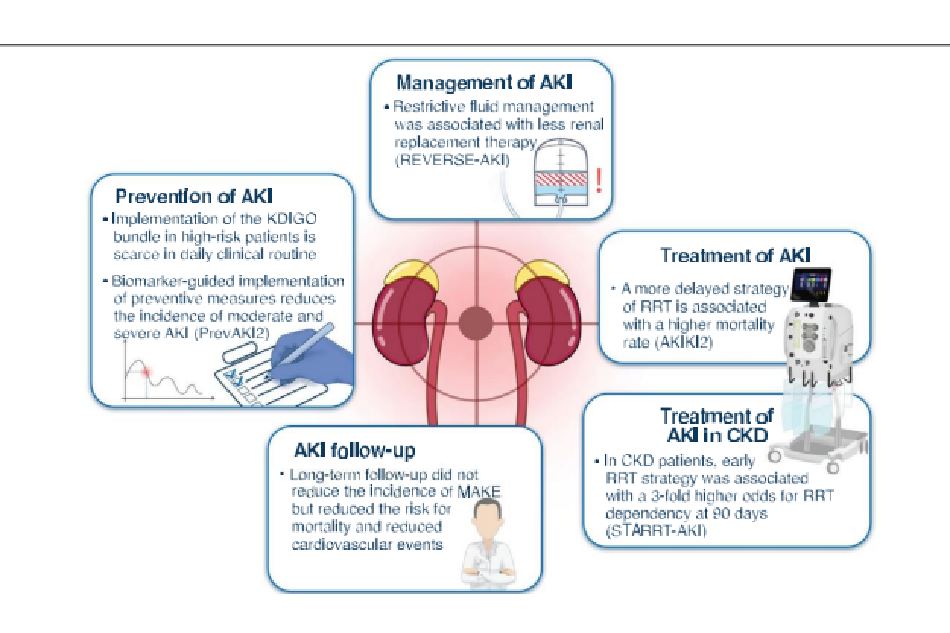
Bệnh nhân AKI giai đoạn 3, thiểu niệu > 72 giờ, và/hoặc urê máu > 40 mmol/l được chọn ngẫu nhiên để được điều trị RRT ngay hoặc trì hoãn cho đến khi đạt được tiêu chí RRT đầy đủ. Ớ nhóm trì hoãn hơn, tỷ lệ RRT nhận được ít hơn 20% (98% so với 79%, p<0,00001), nhưng nguy cơ tử vong sau 60 ngày tăng đáng kể (HR 1,65, KTC 95% 1,09-2,50, p= 0,018), cho thấy một chiến lược RRT chậm trễ hơn nên được tránh.
Bệnh thận mãn tính (CDK) là nguy cơ chính đối với AKI. Một phân tích thứ cấp của nghiên cứu STARRT- AKI bao gồm 1121 bệnh nhân được đánh giá chức năng thận đã biết trước khi ngẫu nhiên hóa đã chứng minh CKD ở 39%. Khi so sánh với những bệnh nhân không mắc CKD, tỷ lệ mắc bệnh tim mạch, tiểu đường, tử vong và phụ thuộc RRT trong 90 ngày cao hơn. Hơn nữa, ở những bệnh nhân mắc CKD được chọn ngẫu nhiên vào nhóm điều trị sớm, tỷ lệ phụ thuộc RRT cao gấp ba lần vào ngày thứ 90 (aOR 3,18; KTC 95% 1,417,91) đã được quan sát thấy. Thật thú vị, trong thử nghiệm AKIKI đầu tiên, bệnh nhân CKD được RRT sớm cho thấy tỷ lệ tử vong gia tăng mà thử nghiệm STARRT-AKI không thể lặp lại được. Cho rằng bệnh nhân CKD có dự trữ thận giảm, tỷ lệ phụ thuộc RRT cao hơn sau AKI sẽ được dự kiến. Tuy nhiên, vẫn còn phải điều tra xem việc thực hiện RRT có khả năng dẫn đến sửa chữa không thích hợp sau AKI như thế nào.
Theo dõi sau AKI
Những lợi ích tiềm năng trong việc theo dõi lâu dài bệnh nhân của chúng tôi đã được quan sát thấy ở những người sống sót sau ICU và một cách tiếp cận tương tự đã được xem xét ở những người sống sót sau AKI.Một nghiên cứu ở Canada đã đối sánh 164 bệnh nhân từ phòng khám theo dõi AKI với 656 bệnh nhân được chăm sóc tiêu chuẩn với thời gian theo dõi hơn 2 năm. Không thấy giảm các biến cố bất lợi nghiêm trọng về thận, nhưng giảm nguy cơ tử vong do mọi nguyên nhân (HR 0,71, KTC 95% 0,550,91) và giảm các biến cố tim mạch đã được chứng minh. Mặc dù đáng khích lệ, nhưng vẫn cần nghiên cứu thêm để xác định (những) can thiệp cụ thể nào, nếu có, sẽ chuyển thành kết cục được cải thiện. Nên khuyến khích các nghiên cứu bổ sung tập trung vào thời điểm tối ưu để theo dõi cũng như thực hiện các quy trình đó. Nghiên cứu này củng cố thông điệp rằng những bệnh nhân sống sót của chúng tôi sẽ còn sống tốt hơn nữa nếu mức độ chăm sóc sau khi xuất viện được thực hiện tương tự như trong thời gian họ ở ICU.
Quan điểm
Mặc dù có một mức độ chủ nghĩa hư vô từ một số người do bản chất hội chứng của AKI, nhưng không có “phương pháp chữa trị” nào tồn tại, chúng tôi đang thực hiện các bước nhỏ nhưng quan trọng.
Dấu ấn sinh học hỗ trợ chấn đoán của chúng tôi và làm sáng tỏ những hiểu biết sâu sắc về tuổi thọ của một đợt AKI. Chúng tôi có nhiều kiến thức hơn liên quan đến kê đơn dịch truyền, theo dõi huyết động khi thích hợp và khi RRT được xem xét, chúng tôi có ý tưởng tốt hơn về thời điểm không nên bắt đầu. Một số người có thể bị thuyết phục rằng các công cụ khác có thể giúp xác định sớm AKI, bao gồm cả trí tuệ nhân tạo (AI). Vai trò của AI chắc chắn sẽ ảnh hưởng đáng kể đến việc thực hành y học trong tương lai và các phân tích tổng hợp gần đây về các mô hình được công bố hiện tại cho thấy hiệu quả đầy hứa hẹn trong việc dự đoán sớm AKI sau phẫu thuật. Tuy nhiên, một lời cảnh báo. Xác thực bên ngoài cho nhiều mô hình còn thiếu và thường cho thấy độ chính xác giảm khi thực hiện. Ngoài ra, một số ít, nếu có, đã được chứng minh là có tác dụng lâm sàng khi sử dụng, cải thiện việc ra quyết định lâm sàng hoặc không. Cũng có lo ngại rằng các bác sĩ có thể chờ đợi hướng dẫn từ hệ thống AI thay vì sử dụng các kỹ năng lâm sàng của họ để hành động kịp thời.
Tài liệu tham khảo
- KDIGO (2012) Kidney disease: improving global outcomes (KDIGO) acute kidney injury work group. KDIGO clinical practice guideline for acute kidney injury. Kidney Int Suppl 2:1-138
- Hoste EA, Bagshaw SM, Bellomo R, Cely CM, Colman R, Cruz DN, Edipidis K, Forni LG, Gomersall CD, Govil D, Honore PM, Joannes-Boyau O, Joan- nidis M, Korhonen AM, Lavrentieva A, Mehta RL, Palevsky P, Roessler E, Ronco C, Uchino S, Vazquez JA, Vidal Andrade E, Webb S, Kellum JA (2015) Epidemiology of acute kidney injury in critically ill patients: the multinational AKI-EPI study. Intensive Care Med 41:1411-1423
- Meersch M, Schmidt C, Hoffmeier A, Van Aken H, Wempe C, Gerss J, Zarbock A (2017) Prevention of cardiac surgery-associated AKI by implementing the KDIGO guidelines in high risk patients identified by biomarkers: the PrevAKI randomized controlled trial. Intensive Care Med 43:1551-1561
- Zarbock A, Kullmar M, Ostermann M, Lucchese G, Baig K, Cennamo A, Rajani R, McCorkell S, Arndt C, Wulf H, Irqsusi M, Monaco F, Di Prima AL, Garcia Alvarez M, Italiano S, Miralles Bagan J, Kunst G, Nair S, L’Acqua C, Hoste E, Vandenberghe W, Honore PM, Kellum JA, Forni LG, Grieshaber P, Massoth C, Weiss R, Gerss J, Wempe C, Meersch M (2021) Prevention of cardiac surgery-associated acute kidney injury by implementing the KDIGO guidelines in high-risk patients identified by biomarkers: the Pre- vAKI-multicenter randomized controlled trial. Anesth Analg 133:292-302
- Pickkers P, Darmon M, Hoste E, Joannidis M, Legrand M, Ostermann M, Prowle JR, Schneider A, Schetz M (2021) Acute kidney injury in the critically ill: an updated review on pathophysiology and management. Intensive Care Med 47:835-850
- Vaara ST, Ostermann M, Bitker L, Schneider A, Poli E, Hoste E, Fierens J, Joannidis M, Zarbock A, van Haren F, Prowle J, Selander T, Bãcklund M, Pettila V, Bellomo R (2021) Restrictive fluid management versus usual care in acute kidney injury (REVERSE-AKI): a pilot randomized controlled feasibility trial. Intensive Care Med 47:665-673
- Meyhoff TS, Hjortrup PB, Wetterslev J, Sivapalan P, Laake JH, Cronhjort M, Jakob SM, Cecconi M, Nalos M, Ostermann M, Malbrain M, Pettilã V, Moller MH, Kj^r MN, Lange T, Overgaard-Steensen C, Brand BA, Winther-Olesen, Kfiz M, Gould DW, Rowan KM, Mouncey PR, Perner A (2022) Restriction of intravenous fluid in ICU patients with septic shock. N Engl J Med 386:2459-2470.
- National Heart L, Blood Institute P, Early Treatment of Acute Lung Injury Clinical Trials N, Shapiro NI, Douglas IS, Brower RG, Brown SM, Exline MC, Ginde AA, Gong MN, Grissom CK, Hayden D, Hough CL, Huang W, Iwashyna TJ, Jones AE, Khan A, Lai P, Liu KD, Miller CD, Oldmixon K, Park PK, Rice TW, Ringwood N, Semler MW, Steingrub JS, Talmor D, Thompson BT, Yealy DM, Self WH (2023) Early restrictive or liberal fluid management for sepsis-induced hypotension. N Engl J Med 388:499-510
- Vaara ST, Forni LG, Joannidis M (2022) Subphenotypes of acute kidney injury in adults. Curr Opin Crit Care 28:599-604
- Gaudry S, Hajage D, Martin-Lefevre L, Lebbah S, Louis G, Moschietto S, Titeca-Beauport D, Combe B, Pons B, de Prost N, Besset S, Combes A, Robine A, Beuzelin M, Badie J, Chevrel G, Bohé J, Coupez E, Chudeau N, Barbar S, Vinsonneau C, Forel JM, Thevenin D, Boulet E, Lakhal K, Aissaoui
Để lại một phản hồi