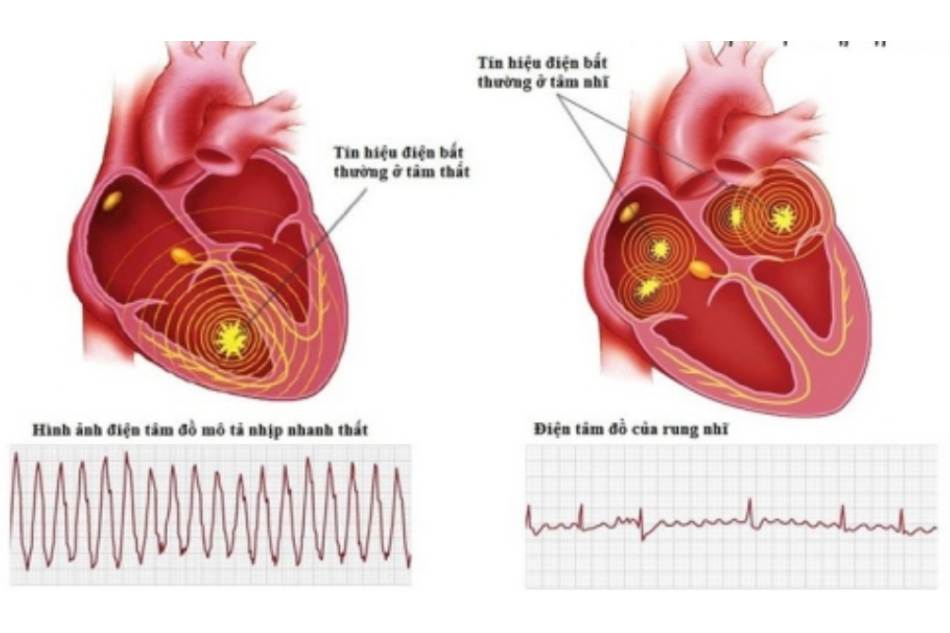
Nội dung chính
Bài viết Nhịp thất sớm kết hợp ngắn dẫn đến rung tâm thất ở một bệnh nhân trẻ tuổi
Tác giả: Johannes C. von Alvensleben , MD, ∗ ∗ Susan P. Etheridge , MD, FHRS, † Sami Viskin , MD, FHRS, ‡ và Kathryn K. Collins , MD, FHRS ∗
Giới thiệu
Các cơn co thắt tâm thất sớm kết hợp ngắn (scPVC) dẫn đến rung tâm thất (VF) đã được mô tả là nguyên nhân hiếm gặp của ngừng tim ở bệnh nhân không mắc bệnh tim cấu trúc. 1 , 2 , 3 Loạn nhịp tim được đặc trưng bởi khoảng ghép nối PVC <300 ms, thời gian QRS tương đối ngắn và khoảng QT bình thường. Báo cáo này mô tả một bệnh nhân nam 15 tuổi xuất hiện sau khi mất ý thức với scPVC được ghi nhận và VF duy trì và không duy trì.
Các điểm chính
- Các cơn co thắt tâm thất sớm kết hợp ngắn (scPVC) dẫn đến rung tâm thất (VF) là một nguyên nhân hiếm gặp của ngừng tim ở bệnh nhân không có bệnh tim cấu trúc.
- Loạn nhịp tim được đặc trưng bởi khoảng ghép nối PVC <300 ms, thời gian QRS tương đối ngắn và khoảng QT bình thường.
- Thử nghiệm di truyền và điện sinh lý ngày càng cho thấy hệ thống Purkinje là nguồn gốc của scPVC.
- Verapamil và quinidin đã chứng minh hiệu quả trong việc giảm gánh nặng gây loạn nhịp tim, với việc triệt phá qua ống thông có thêm thành công lâu dài.
Báo cáo trường hợp
Một vận động viên nam 15 tuổi trước đây khỏe mạnh đột ngột lên cơn ngất khi đang ngồi trong lớp. Anh ta được báo cáo là mất ý thức hoàn toàn và được cho là bị co giật, tình trạng này sẽ hết sau 10 phút. Ông phủ nhận bất kỳ triệu chứng báo trước. Các dịch vụ y tế khẩn cấp đã chuyển bệnh nhân đến khoa cấp cứu bên ngoài bệnh viện nơi các PVC đơn hình được ghi nhận với sự phát triển tiếp theo của nhịp nhanh thất đa hình không bền vững (VT), sau đó là VF kéo dài (Hình 1). Bệnh nhân đã được khử rung tim khẩn cấp về nhịp xoang và bắt đầu truyền amiodarone. Khi chuyển đến cơ sở của chúng tôi, bệnh nhân tiếp tục có PVC đơn lẻ và VF không bền vững. Anh ta phàn nàn về việc không có triệu chứng nào trong khi dùng PVC và bị buồn nôn nhẹ khi chạy VF kéo dài hơn. Điện tâm đồ ban đầu cho thấy lệch trục phải, chậm dẫn truyền ở đầu cuối nhẹ và không có khoảng QT kéo dài, kiểu Brugada hoặc sóng epsilon. Hình thái học PVC cho thấy một mô hình bloc nhánh phải với thời gian QRS là 136 ms và khoảng ghép đôi là 250 ms (Hình 2).
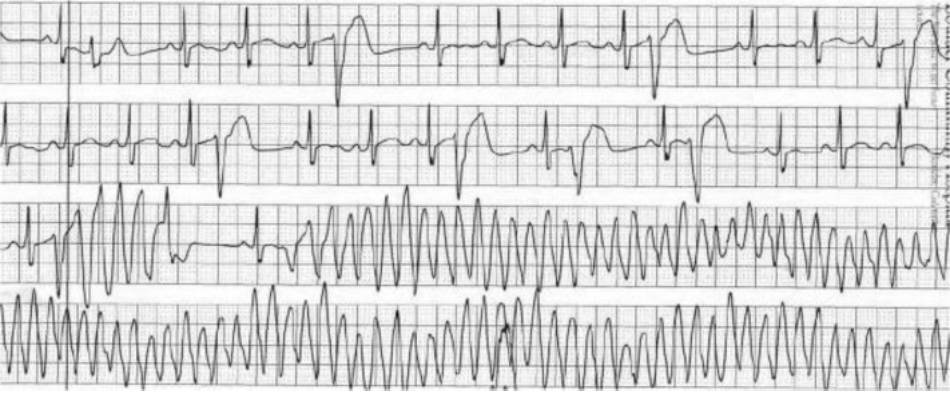 Các cơn co thắt tâm thất sớm kết hợp ngắn và đơn hình bắt đầu nhịp nhanh thất đa hình không bền vững và xoắn đỉnh
Các cơn co thắt tâm thất sớm kết hợp ngắn và đơn hình bắt đầu nhịp nhanh thất đa hình không bền vững và xoắn đỉnh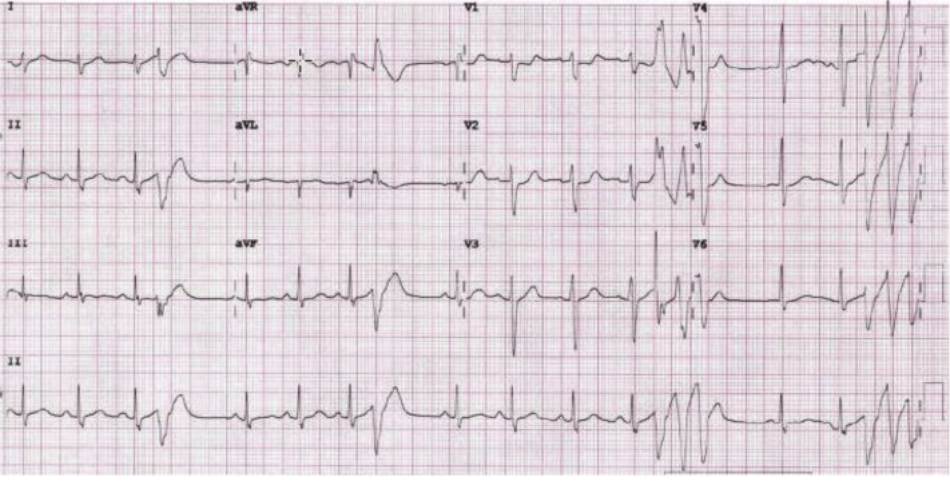 Điện tâm đồ cho thấy các cơn co thắt tâm thất sớm đơn hình với kiểu blốc nhánh phải, thời gian QRS là 136 ms và khoảng ghép đôi là 250 ms. Nhịp nhanh thất đa hình không bền vững cũng được quan sát thấy
Điện tâm đồ cho thấy các cơn co thắt tâm thất sớm đơn hình với kiểu blốc nhánh phải, thời gian QRS là 136 ms và khoảng ghép đôi là 250 ms. Nhịp nhanh thất đa hình không bền vững cũng được quan sát thấy
Bệnh nhân được tiếp tục dùng amiodarone (0,5 mg/phút) và truyền lidocain (40 mcg/kg/phút) được bắt đầu với việc tiếp tục, mặc dù đã giảm đáng kể, gánh nặng ngoài tử cung. Không ghi nhận ngoại tâm thu với nhịp tim lớn hơn 100 nhịp mỗi phút (bpm). Siêu âm tim, chụp cộng hưởng từ tim và điện tâm đồ trung bình tín hiệu đều bình thường. Tiền sử y khoa trước đây chỉ đáng chú ý đối với một đợt ngất duy nhất xảy ra sau khi thay đổi tư thế nhanh chóng từ nằm sang đứng. Không có tiền sử gia đình về rối loạn nhịp tim. Sau một cuộc thảo luận với Hội đồng tư vấn khoa học của Tổ chức Hội chứng đột tử do rối loạn nhịp tim (SADS), việc truyền amiodarone và lidocaine đã bị ngừng khi bệnh nhân được chuyển sang dùng flecainide đường uống với liều 75 mg hai lần một ngày. Flecainide sau đó được chuẩn độ thành 100 mg hai lần một ngày với các PVC đơn và đơn hình chỉ được ghi nhận ở nhịp tim <60 bpm. Một máy khử rung tim cấy ghép qua đường tĩnh mạch hai buồng được đặt với nhịp độ thấp hơn là 60 nhịp/phút.
Một tháng sau khi xuất viện, test gắng sức cho thấy không có ngoại tâm thu thất mặc dù đã cố gắng hết sức. Thử nghiệm di truyền với toàn bộ trình tự bộ gen là âm tính. 2 anh chị em của cháu đã được chụp Holter và đều âm tính với PVCs. Trong khoảng thời gian theo dõi 30 tháng, bệnh nhân tiếp tục học trung học và chơi trong đội bóng vợt khác. Anh ta được duy trì bằng liệu pháp flecainide và không bị ngất hoặc bất kỳ phóng điện thiết bị nào (không có cú sốc thích hợp hoặc không thích hợp).
Cuộc thảo luận
PVC ghép nối ngắn và kết quả là VF đã được mô tả là nguyên nhân hiếm gặp gây ngừng tim ở bệnh nhân 1 , 2 , 3 (Bảng 1), với nhiều thuật ngữ mô tả được sử dụng. Khả năng chồng chéo giữa các nghiên cứu kiểm tra xoắn đỉnh (TdP) kết hợp ngắn, VF nguyên phát và VT đa hình tạo ra khó khăn trong việc mô tả tỷ lệ mắc bệnh chính xác. Leenhardt và cộng sự 1lần đầu tiên trình bày một loạt bệnh nhân không mắc bệnh tim cấu trúc và đã ghi nhận TdP, bao gồm một bệnh nhân nam 15 tuổi, người có khoảng thời gian ghép nối ngắn đặc trưng khi bắt đầu TdP hoặc PVC đơn độc. Khoảng ghép đôi <300 ms giúp phân biệt nguyên nhân này với nguyên nhân được thấy trong hội chứng QT dài bẩm sinh hoặc mắc phải (600–800 ms). Ngoài ra, khoảng thời gian QRS tương đối hẹp cho thấy mối liên quan với hệ thống dẫn truyền chuyên biệt, đặc biệt là mạng Purkinje, mặc dù các nguồn cơ tim đã được ghi nhận trong quá trình nghiên cứu điện sinh lý. 4 , 5 , 6 , 7
Bảng 1
Đặc điểm bệnh nhân và kết quả điện tâm đồ
| Bài báo | Tuổi (y) | giới tính | Các triệu chứng trước | chứng rối loạn nhịp tim | Chiều dài chu kỳ PVC (ms) | Hoạt động tại các triệu chứng | Sự đối đãi | Theo sát |
|---|---|---|---|---|---|---|---|---|
| Leenhardt và cộng sự 1 | 15 | m | ngất | TdP, VF | 240 | Nghỉ ngơi | Verapamil | Tiếp tục VF |
| Yeh at al 2 | 18 | m | ngất | PMVT | 220–300 | Nghỉ ngơi | Diltiazem/cắt bỏ | PVC hiếm |
| Chokr và cộng sự 3 | 18 | F | không có triệu chứng | không áp dụng | 300 | không áp dụng | Verapamil | không có triệu chứng |
N/A = không có sẵn; PMVT = nhịp nhanh thất đa hình; PVC = tâm thất co sớm; TdP = xoắn đỉnh; VF = rung tâm thất.
Tỷ lệ mắc bệnh chính xác rất khó xác định phần lớn do các mô tả chồng chéo khác nhau. VF nguyên phát, có khả năng là bộ mô tả mở rộng nhất, ước tính chiếm khoảng 5%–10% của tất cả các ca ngừng tim ngoài bệnh viện, 8 , 9 mặc dù các nghiên cứu dành riêng cho trẻ em chưa xác định được scPVC hoặc scTdP. 10 , 11 Trong một quần thể bệnh nhân trình bày để cắt bỏ VF nguyên phát, Haissaguerre và cộng sự 4đã chứng minh rằng 25% có scPVC thực sự, với phần lớn áp đảo có khớp nối tương đối ngắn (297 ± 41 ms). Điều đáng quan tâm đặc biệt là ngừng tim sau khi dùng scPVC ở trẻ em xảy ra khi nghỉ ngơi chứ không liên quan đến tăng trương lực adrenergic, như thường là đặc điểm của các ngừng tim tổng quát ở trẻ em. 10 Điều này có ý nghĩa điều trị tiềm ẩn đối với cả việc lựa chọn thuốc và việc hạn chế hoạt động.
Việc mở rộng thử nghiệm di truyền đã giúp xác định các cơ chế phân tử cơ bản có thể có, với việc xử lý canxi nội bào có liên quan đặc biệt. Fuji và các đồng nghiệp 12 và Xiao và các đồng nghiệp 13 đã chứng minh tầm quan trọng của các dòng điện thoáng qua bên ngoài trong các mạng Purkinje, với các đột biến mất chức năng trong các kênh RyR2 dẫn đến các kiểu hình scTdP. Thật thú vị, các đột biến mất chức năng tương tự đã được mô tả trong các kiểu hình VT đa hình catecholamine mặc dù bất thường chính trong VT đa hình catecholamine là một đột biến tăng chức năng. 14 Wilde và cộng sự 15 , 16liên quan nhiều hơn đến những bất thường trong mạng lưới Purkinje với sàng lọc chi tiết và dựa trên dân số đối với một kiểu haplotype rủi ro trong gen DPP6 . Những người dương tính với haplotype có nguy cơ ngừng tim đột ngột cao hơn đáng kể do VF liên tục được kích hoạt bởi scPVC. Cơ chế này được cho là làm tăng dòng kali đi ra ngoài thoáng qua trong mạng lưới Purkinje với sự kích thích tiếp theo của cơ tim xung quanh. Mặc dù ít được mô tả rõ hơn, các đột biến trong SCN5A cũng đã được mô tả cùng với scTdP. 17
Phương pháp điều trị chính đối với scPVC dẫn đến ngừng tim là verapamil, với việc kéo dài khoảng thời gian nối đôi PVC được quan sát thấy và giảm gánh nặng ngoài tử cung nói chung. 1 , 3 Thuốc chống loạn nhịp loại Ia, tập trung vào quinidine, đã chứng minh giảm các biến cố gây loạn nhịp tim sau VF nguyên phát, 18 , 19 với một tỷ lệ đáng kể các biến cố này có khả năng thứ phát do scPVC. Tuy nhiên, bất kể phương pháp điều trị nào, việc cấy ghép ICD được khuyến nghị, vì việc phóng điện thường xuyên của thiết bị thích hợp vẫn còn. Flecainide đã được sử dụng cho bệnh nhân của chúng tôi, với sự cải thiện đáng kể gánh nặng ngoài tử cung sau khi bắt đầu. Sẵn có hơn quinidine ở Bắc Mỹ, flecainide được mô tả bởi Ahn và đồng nghiệp 20ở một bệnh nhân mắc hội chứng tái cực sớm. Cắt bỏ tần số vô tuyến có thể thành công; Haissaguerre và đồng nghiệp 4 và Knecht và đồng nghiệp 21 đã mô tả mục tiêu ngoại vị tâm thất phát sinh từ các sợi Purkinje xa và 89% bệnh nhân không còn VF trong quá trình theo dõi.
Phần kết luận
PVC kết hợp ngắn với sự phát triển của ngừng tim là nguyên nhân hiếm gặp nhưng quan trọng gây ngừng tim ở bệnh nhi, có khả năng khác biệt với chẩn đoán VF nguyên phát. Biểu hiện của ngừng tim trong trường hợp không có bệnh tim thực thể hoặc khoảng QT kéo dài nên nhanh chóng được xem xét. Mặc dù quản lý y tế và cắt bỏ có thể được coi là liệu pháp bổ trợ, nhưng việc cấy ICD là rất quan trọng để ngăn ngừa đột tử.
Nguồn tham khảo
1. Leenhardt A., Glaser E., Burguera M., Nürnberg M., Maison-Blanche P., Coumel P. Biến thể kết hợp ngắn của xoắn đỉnh. Một thực thể điện tâm đồ mới trong phổ nhịp nhanh thất vô căn. Vòng tuần hoàn. 1994; 89 :206–215.
2. Yeh DD, Lu JT, Kim A., Yeh RW, Scheinman MM Nhịp nhanh thất đa hình kết hợp ngắn do canxi kích hoạt. Tạo nhịp Điện sinh lý lâm sàng. 2010; 33 :117–122.
3. Chokr MO, Darrieux FC da C., Hardy CA Biến thể kết hợp ngắn của “xoắn đỉnh” và nhịp nhanh thất đa hình. Arq Bras Cardio. 2014; 102 :60–64.
4. Haissaguerre M., Shoda M., Jais P. Lập bản đồ và cắt bỏ rung thất vô căn. Vòng tuần hoàn. 2002; 106 :962–967.
5. Loạn nhịp liên quan đến Nogami A. Purkinje phần II: Nhịp nhanh thất đa hình và rung tâm thất. Tạo nhịp Điện sinh lý lâm sàng. 2011; 34 :1034–1049.
6. Berenfeld O., Jalife J. Purkinje-cơ vào lại cơ như một cơ chế của rối loạn nhịp thất đa hình trong mô hình 3 chiều của tâm thất. Thông tư Res. 1998; 82 :1063–1077.
7. Eisenberg SJ, Scheinman MM, Duller NK Đột tử do tim và nhịp nhanh thất đa hình ở bệnh nhân có khoảng QT bình thường và chức năng tim tâm thu bình thường. Là J Cardiol. 1995; 75 :687–692.
8. Priori SG Những người sống sót sau ngừng tim ngoài bệnh viện với trái tim bình thường. Vòng tuần hoàn. 1997; 95 :265–272.
9. Myerburg RJ, Kessler KM, Zaman L., Conde CA, Castellanos A. Những người sống sót sau ngừng tim trước nhập viện. JAMA. 1982; 247 :1485–1490.
10. Cunningham T., Roston TM, Franciosi S. Ngừng tim ban đầu không rõ nguyên nhân ở trẻ em và thanh thiếu niên: Kinh nghiệm quốc gia từ Mạng lưới Nhịp tim Nhi khoa Canada. Nhịp tim. 2020; 17 :975–981.
11. Frontera A., Vlachos K., Kitamura T. Theo dõi lâu dài rung tâm thất vô căn ở trẻ em: đặc điểm lâm sàng, quản lý và biến chứng. J Am Heart PGS.
12. Fujii Y., Itoh H., Ohno S. Một biến thể thụ thể ryanodine loại 2 liên quan đến giảm giải phóng Ca2+ và rối loạn nhịp thất xoắn đỉnh kết hợp ngắn. Nhịp tim. 2017; 14 :98–107.
13. Xiao L., Koopmann TT, Ördög B. Thành phần tiểu đơn vị β dòng điện thoáng qua của sợi Purkinje tim duy nhất: Một liên kết phân tử tiềm năng với rung tâm thất vô căn. Thông tư Res. 2013; 112 :1310–1322.
14. >Zhao YT, Valdivia CR, Gurrola GB Chứng loạn nhịp tim trong một đột biến nhịp nhanh thất đa hình catecholamine làm suy giảm chức năng thụ thể ryanodine. Proc Natl Acad Sci US A. 2015; 112 :E1669–E1677.
15. Alders M., Koopmann TT, Christiaans I. Phân tích chia sẻ haplotype cho thấy nhiễm sắc thể 7q36 chứa DPP6 trong rung thất vô căn có tính chất gia đình. Là J Hum Genet. 2009; 84 :468–476.
16. Sande JNT, Postema PG, Boekholdt SM Mô tả chi tiết đặc điểm của rung thất vô căn có tính chất gia đình liên quan đến locus DPP6. Nhịp tim. 2016; 13 :905–912.
17. Kajiyama T., Miyazawa K., Kondo Y., Nakano M., Kobayashi Y. SCN5A đột biến và một biến thể xoắn đôi ngắn bắt nguồn từ tâm thất phải: Một báo cáo trường hợp. Các trường hợp J Cardio. 2020; 21 :104–105.
19. Viskin S., Belhassen B. Rung thất vô căn. Là trái tim J. 1990; 120 :661–671.
20. Ahn J., Roh SY, Lee DI, Shim J., Choi JI, Kim YH Tác dụng của flecainide trong việc ức chế rung tâm thất ở bệnh nhân mắc hội chứng tái cực sớm. Nhịp tim. 2016; 13 :1724–1728.
21. Knecht S., Sacher F., Wright M. Theo dõi lâu dài cắt đốt rung thất vô căn. Một nghiên cứu đa trung tâm. J Am Coll Cardiol. 2009; 54 :522–528.
Để lại một phản hồi