Nội dung chính
Bài viết TỒN TẠI TĨNH MẠCH CHỦ TRÊN BÊN TRÁI (PERSISTENT LEFT SUPERIOR VENA CAVA – PLSVC)
Tác giả: Khoa Điều trị Rối loạn nhịp Bệnh viện Chợ Rẫy
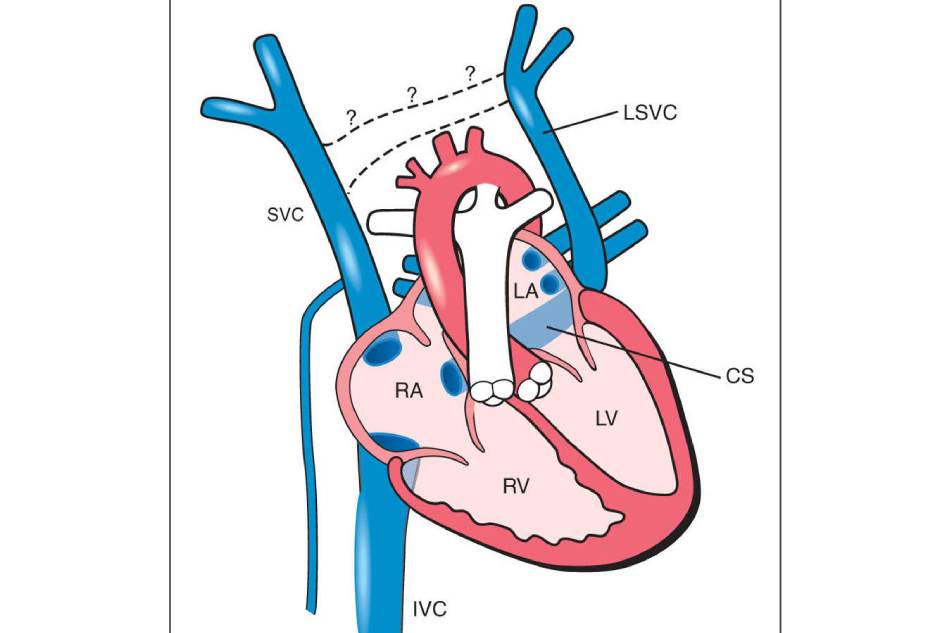
Tồn tại tĩnh mạch chủ trên bên trái (PLSVC) là một bất thường mạch máu hiếm gặp bắt đầu từ chỗ nối của tĩnh mạch dưới đòn trái và tĩnh mạch cảnh trong, đi qua bên trái của trung thất gần với cung động mạch chủ. Nó chủ yếu chảy vào tâm nhĩ phải qua xoang vành (CS). Đây là bất thường tĩnh mạch ngực phổ biến nhất. Hầu hết, PLSVC không có triệu chứng và được phát hiện tình cờ khi thực hiện chẩn đoán và điều trị bệnh lí khác. Bên cạnh đó, đây thường là một phát hiện tình cờ trong quá trình đặt catheter tĩnh mạch trung tâm (PICC) hoặc đặt máy tạo nhịp tim Tuy nhiên, nó có thể được phát hiện như một thành phần của bệnh lý tim phức tạp và có thể dẫn đến các vấn đề nghiêm trọng như rối loạn nhịp tim.
Có nhiều phương pháp khác nhau để đánh giá PLSVC, chẳng hạn như siêu âm tim chu sinh, chụp cắt lớp vi tính đa đầu dò (MDCT), chụp cộng hưởng từ (MRI) và chụp động mạch xâm lấn.
PLSVC chịu trách nhiệm cho khoảng 20% tổng lượng máu tĩnh mạch trở về từ cánh tay trái, nửa đầu và cổ bên trái. Dẫn lưu nhĩ phải gặp trong 80–90% trường hợp, trong khi dẫn lưu nhĩ trái chiếm 10–20% còn lại. Nói chung, nó đi vào tâm nhĩ phải thông qua xoang vành và hầu như không có vai trò quan trọng huyết động. Tuy nhiên, hẹp lỗ thông xoang vành có thể đi kèm với PLSVC. Trong trường hợp đó, PLSVC trở thành đường dẫn lưu ngược dòng chính cho các tĩnh mạch vành trừ khi các đường dẫn lưu phụ phát triển giữa xoang vành và các buồng tim. Dẫn lưu tâm nhĩ trái hiếm gặp, xảy ra trực tiếp qua phần phụ của tâm nhĩ trái hoặc gián tiếp qua các tĩnh mạch phổi trái hoặc xoang vành.
Phôi thai
Hệ thống tĩnh mạch nguyên thủy bao gồm ba tĩnh mạch ghép nối: tĩnh mạch noãn hoàng (vitelline vein – VV), tĩnh mạch rốn (UV), tĩnh mạch chủ (CV). TMC trên và dưới là những cấu trúc thiết yếu cho phép máu quay trở lại từ các phần sọ và đuôi của phôi về tim nguyên thủy. Chúng kết hợp với nhau để tạo thành các TMC chung (hoặc ống Cuvier) dẫn lưu vào xoang tĩnh mạch sừng đôi. Phần đuôi của TMC trên bên phải, cùng với TMC chung, tạo thành tĩnh mạch chủ trên bên phải (RSVC). Nhìn chung, TMC chung bên trái và phần đuôi của TMC trên bên trái sẽ thoái lui. Nếu các tĩnh mạch này không thoái triển thì chúng sẽ tồn tại dưới dạng PLSVC.
Có nhiều giả thuyết khác nhau về sự phát triển của PLSVC đã được đề xuất. Một trong số đó là “thuyết áp suất tâm nhĩ trái thấp.” Theo lý thuyết này, nếu có sự bất thường, có thể gây giảm áp suất tâm nhĩ trái và sự phát triển không đầy đủ của tâm nhĩ trái, chẳng hạn như thông liên nhĩ thất (AVSD), tâm nhĩ trái sẽ nhỏ hơn dự kiến. Do đó, nó sẽ không thể nén đầy đủ xoang vành và TMC trái. Như vậy, TMC chung bên trái và phần đuôi của TMC trên bên trái sẽ không thoái lui và PLSVC sẽ phát triển. Một số giả thuyết cho thấy điều ngược lại. Theo giả thuyết “thuyết tắc nghẽn”, sự hiện diện của PLSVC, có thể làm tăng kích thước xoang vành, có thể dẫn đến sự hình thành tổn thương tắc nghẽn bên trái do hạn chế về không gian.
PLSVC và tạo nhịp
Đối với việc đặt máy tạo nhịp tim, thách thức lớn nhất là khi vượt qua van ba lá để đặt dây dẫn tâm thất, điều này hiếm khi phức tạp do bóc tách hoặc thủng xoang vành mỏng. Trong một báo cáo ca lâm sàng, van ba lá được bắt chéo bằng cách tạo một vòng dây dẫn tâm thất áp vào thành bên của tâm nhĩ phải và ống thông được tạo hình bán nguyệt để tạo điều kiện thuận lợi cho việc đi vào tâm thất phải. PLSVC cùng tồn tại với tĩnh mạch chủ trên bên phải trong 80–90% trường hợp. Nếu việc đặt dây dẫn không thể được thực hiện một cách tối ưu, có thể cần phải tiếp cận tĩnh mạch dưới đòn bên phải để thủ thuật thành công thông qua tĩnh mạch chủ trên bên phải.
Cố định tích cực dây dẫn được sử dụng phổ biến hơn trên lâm sàng, vì chúng có liên quan đến việc cố định dễ dàng, độ tin cậy, tỷ lệ di lệch thấp hơn và tạo nhịp được một cách chọn lọc, đặc biệt là với giải phẫu bất thường. Hơn nữa, cố định dây dẫn tích cực mang lại sự thuận tiện cho việc rút dây dẫn. Do đó, các dây dẫn cố định chủ động kép được khuyến cáo cho bệnh nhân PLSVC và các bất thường về giải phẫu khác. Ngưỡng điện cực ổn định đã được ghi nhận ngay cả khi theo dõi lâu dài lên đến 6 năm.
Trên một nghiên cứu ở 9 bệnh nhân có chỉ định tạo nhịp thất trái và có kèm theo dị tật PLSVC thì đã cho ra kết quả thủ thuật thực hiện thành công dễ dàng ở 7 bệnh nhân (dây tạo nhịp stylet dạng chữ C được đưa vào vách liên thất buồng ra thất phải một cách dễ dàng), 2 bệnh nhân còn lại thì việc đưa dây tạo nhịp vào 2 vị trí này thất bại dù đã dùng kĩ thuật uống dây khác nhau. Túi máy tạo nhịp được đặt hoàn toàn ở vùng động mạch dưới đòn bên trái không cần quan tâm đến PLSVC của bệnh nhân. Bên cạnh đó một nghiên cứu trên 31 bệnh nhân được tạo nhịp và có PLSVC thì cho thấy rằng tỉ lệ di lệch dây tạo nhịp là 3.2% (1 bệnh nhân).
Ảnh hưởng của PLSVC và rối loạn nhịp tim
– Trong quá trình phát triển bình thường, vị trí bên phải (nằm trong xoang tĩnh mạch) thường tạo thành nút xoang nhĩ trong khi vị trí bên trái (nằm trong tĩnh mạch tim sau) di chuyển xuống khu vực gần xoang vành. Mô thứ hai (bên trái) này trong quá trình phát triển bình thường sẽ mất khả năng dẫn truyền khi tĩnh mạch thoái hóa, nhưng nó vẫn được giữ lại nếu mô này không thoái triển và thay vào đó tạo thành PLSVC. Do đó, chức năng điện sinh lý bất thường có thể phát sinh từ vị trí này, biểu hiện là cả nhịp tim nhanh (nhịp nhanh trên thất, rung/cuồng nhĩ, hoặc hội chứng Wolff-Parkinson-White) và nhịp tim chậm (do sự phát triển của block dẫn truyền nhĩ thất).
– Cũng cần lưu ý rằng rối loạn nhịp tim cũng có thể phát sinh từ các nguyên nhân thứ phát, chẳng hạn như stress sinh lý đặt lên mô dẫn truyền do giải phẫu bất thường của bệnh nhân có thể dẫn đến mở rộng tâm nhĩ phải hoặc dãn xoang vành.
Tài liệu tham khảo
- Murtaza Sundhu, & Mubbasher Syed. (2017 Jun). Pacemaker Placement in Persistent Left Superior Vena Cava. Cureus.
- Teng Li, Qiong Xu, Hong-tao Liao, Dimitrios Asvestas, & Konstantinos P. Letsas. (2019). Transvenous dual-chamber pacemaker implantation in patients with persistent left superior vena cava. BMC Cardiovascular Disorders, 19:100.
- Azizova, A., & Omer Onder. (2020). Persistent left superior vena cava: clinical importance and differential diagnoses. Insights Imaging, 11:100.
- Lopez, J. A. (2008). Transvenous Biventricular Pacing for Cardiac Resynchronization Therapy in Patients with Persistent Left Superior Vena Cava and Right Superior Vena Cava Atresia. Tex Heart Inst J., 54-57.
- Bekir Serhat Yildiz MD, Ramazan Gündüz MD, & Su Ozgur MD. (2023). Left ventricular lead delivery system used to implant right ventricular lead via persistent left superior vena cava.
- Loren Garrison Morgan, Jonathan Gardner, & Joe Calkins. (2015). The Incidental Finding of a Persistent Left Superior Vena Cava: Implications for Primary Care Providers—Case and Review. Case Reports in Medicine.
Để lại một phản hồi