Nội dung chính
Hiện nay ở Việt Nam tỉ lệ người bị viêm loét dạ dày tá tràng tăng cao do thói quen ăn uống, thức khuya, yếu tố di truyền… Bài này Sống Khỏe Mỗi Ngày (SongKhoeMoiNgay.com) xin được trả lời cho các bạn các câu hỏi liên quan đến viêm loét dạ dày tá tràng như: Viêm loét dạ dày tá tràng là gì? Nguyên nhân gây viêm loét dạ dày tá tràng? Cách phòng và điều trị viêm loét dạ dày? Dưới đây là thông tin chi tiết.
Viêm loét dạ dày – tá tràng là gì?
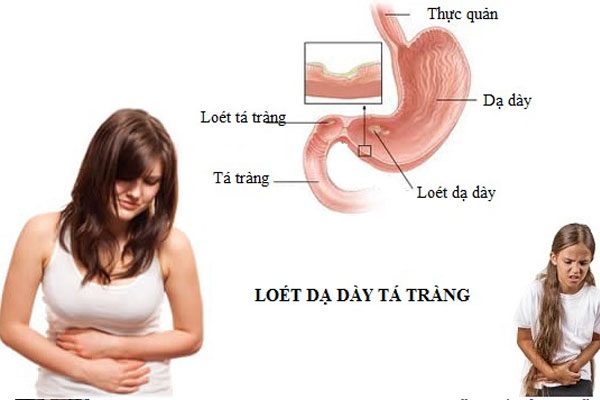
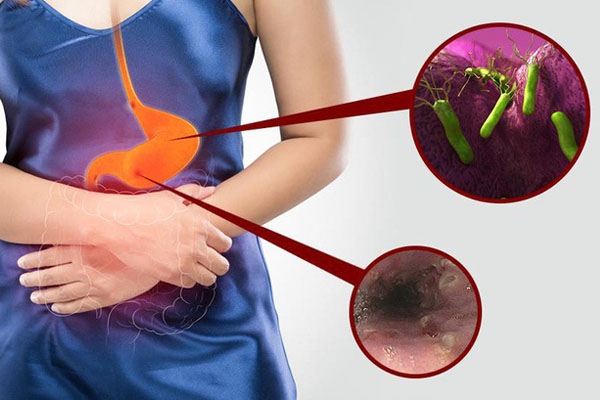
Viêm loét dạ dày – tá tràng là một bệnh mạn tính và diễn biến có tính chất chu kì. Bệnh đặc trưng bởi những ổ loét ở niêm mạc dạ dày – tá tràng. Vị trí của ổ loét có thể ở dạ dày (loét dạ dày) hoặc tá tràng (loét tá tràng).
Vị trí hay gặp ổ loét: Hang vị, môn vị, bờ cong nhỏ và hành tá tràng.
Loét có thể có một hoặc nhiều ổ, đường kính không quá 2 cm.
Nguyên nhân và bệnh sinh viêm loét dạ dày – tá tràng
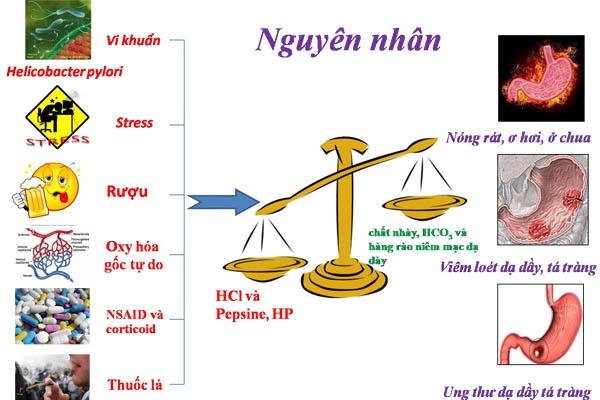
Hiện nay cơ chế bệnh sinh của loét dạ dày – tá tràng chưa thực sự rõ ràng. Có nhiều yếu tố tham gia vào cơ chế bệnh sinh. Tuy nhiên, giả thuyết được chấp nhận nhiều nhất là nguyên nhân gây loét dạ dày – tá tràng là sự mất cân bằng giữa yếu tố tấn công (HCl, pepsin, H.pylori) và yếu tố bảo vệ dạ dày (niêm mạc dạ dày, lớp chất nhầy, vai trò của tuần hoàn và thần kinh…), theo đó khi yếu tố tấn công tăng lên mà yếu tố bảo vệ không tăng theo hoặc yếu tố bảo vệ giảm đi mà yếu tố tấn công không giảm cùng thì dẫn đến loét dạ dày – tá tràng.
Pepsin và HCl
Đây là yếu tố cần thiết cho loét dạ dày – tá tràng. Vai trò của acid đã được chứng minh trong hội chứng Zollinger-Ellison. Tuy nhiên không phải tất cả các trường hợp loét dạ dày đều có tăng tiết acid.
H.pylori
Nó đóng vai trò chủ yếu trong nguyên nhân và bệnh sinh loét dạ dày – tá tràng. Đây là một loại xoắn khuẩn gram âm, sống ở lớp niêm mạc và hạ niêm dạ dày – tá tràng. Nó làm tổn thương niêm mạc tại chỗ bằng cách sản xuất các men làm tổn thương tế bào và làm giảm lớp chất nhầy bảo vệ niêm mạc, tạo điều kiện cho HCl và pepsin tấn công lớp niêm mac gây loét.
H.pylori có khả năng tiết ra urease, giúp thủy phân ure thành amoniac tạo môi trường kiềm xung quanh nó, bảo vệ nó khỏi pH thấp của dạ dày.
Lưu ý rất nhiều bệnh nhân có H.pylori trong dạ dày nhưng không có biểu hiện loét dạ dày – tá tràng. Không phải cứ có H.pylori là phải điều trị.
Tinh thần
Stress kéo dài sẽ gây tăng tiết acid dạ dày (yếu tố tấn công), đồng thời giảm tưới máu (yếu tố bảo vệ) do co mạch, do đó có thể gây loét dạ dày – tá tràng.
Thuốc
Các corticoid và NSAIDs ức chế tổng hợp prostaglandin sinh lý (vai trò kích thích tiết chất nhầy và bicarbonate), làm giảm yếu tố bảo vệ và có thể gây loét.
Thuốc lá
Thuốc là ức chế tổng hợp prostaglandin (tương tự như trên).
Di truyền
Bệnh thường mang tính chất gia đình.
Người có nhóm máu O có nguy cơ loét dạ dày – tá tràng cao gấp 1.4 lần so với nhóm máu khác.
Ăn uống
Chất kích thích như rượu bia, đồ ăn cay nóng hoặc quá lạnh, vận động mạnh sau khi ăn no đều có thể gây tổn thương niêm mạc dạ dày và thúc đẩy tình trạng loét nặng thêm.
Triệu chứng viêm loét dạ dày – tá tràng
Thể điển hình
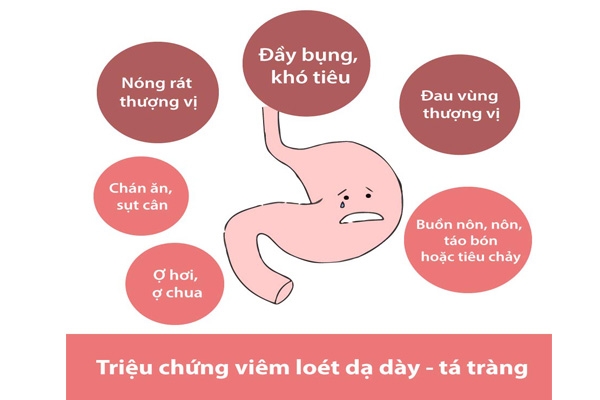
Đau thượng vị:
Âm ỉ, nóng rát, hoặc đau quặn.
Tính chất chu kì theo ngày và theo năm:
- Đau theo nhịp điệu bữa ăn: Loét dạ dày đau khi no (sau ăn vài giờ), loét tá tràng đau khi đói, ăn vào đỡ đau.
- Đau kéo dài vài tuần rồi hết, vài tháng hoặc thậm chí là cả năm sau mới xuất hiện lại đợt đau.
Càng về sau tính chu kì mất dần, đau tăng và liên tục.
Ợ hơi, ợ chua, đầy bụng.
Nôn ra máu, đi ngoài ra máu là đã có biến chứng.
Khám: Co cứng thượng vị khi đau, ngoài cơn đau, bụng mềm và không có dấu hiệu gì đặc biệt.
Thể không điển hình
Không có triệu chứng hoặc triệu chứng không rõ ràng, tiến triển im lặng, không đau và biểu hiện đột ngột bằng một biến chứng (chảy máu tiêu hóa, thủng dạ dày…). Tỉ lệ 20%. Thường gặp ở trẻ em, người già, người suy kiệt.
Các xét nghiệm chẩn đoán
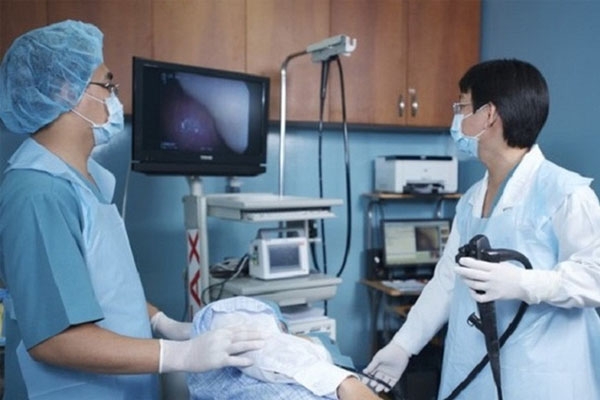
Nội soi dạ dày – tá tràng
Có thể nhìn thấy trực tiếp ổ loét, giúp đánh giá kích thước, vị trí vết loét, phát hiện các bất thường khác. Có thể sinh thiết trực tiếp để xét nghiệm tìm H.pylori hoặc chẩn đoán ung thư dạ dày. Hầu hết các bệnh viện và phòng khám hiện nay đều áp dụng cách này.
Có thể điều trị bằng nội soi như cầm máu ổ loét, cắt polyp…
X-quang dạ dày – tá tràng cản quang
Đây là phương pháp gián tiếp, độ nhạy không cao, dễ bỏ sót tổn thương mới, kích thước nhỏ. Thường được dùng nhiều năm về trước khi mà nội soi chưa phát triển nhiều ở nước ta.
Xét nghiệm tìm H.pylori
Xét nghiệm xâm lấn: test nhanh urease, xét nghiệm mô bệnh học, cấy vi khuẩn, phản ứng khuếch đại gen PCR (sau khi đã sinh thiết).
Xét nghiệm không xâm lấn: test hơi thở urea, phản ứng miễn dịch huyết thanh…
Xét nghiệm khác
Nghiệm pháp hút dịch vị lúc đói, nghiệm pháp bài tiết dịch vị thăm dò chức năng bài tiết dịch vị dạ dày (hiện nay ít dùng).
Xét nghiệm máu để chẩn đoán phân biệt: thiếu máu trong xuất huyết tiêu hóa cấp, bạch cầu tăng trong thủng dạ dày…
Biến chứng của viêm loát dạ dày tá tràng
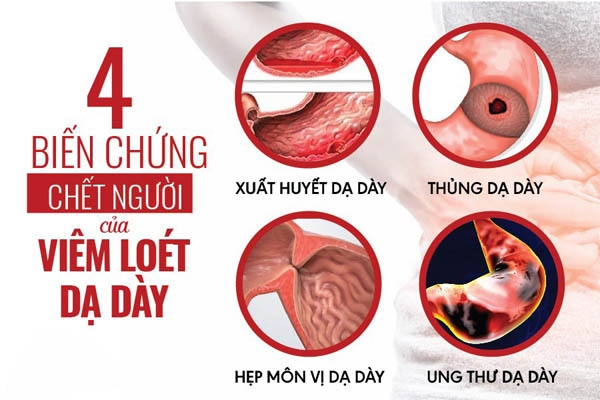
Xuất huyết tiêu hóa
Nôn ra máu, đi ngoài phân đen hoặc cả hai, phân thối khắm như mùi cóc chết (do bị lên men tại đại tràng). Nếu không cấp cứu kịp thời bệnh nhân có thể thiếu máu cấp, hạ huyết áp, trụy tim mạch nguy hiểm đến tính mạng.
Thủng dạ dày
Là cấp cứu ngoại khoa. Bụng đau dữ dội và thành bụng co cứng (bụng cứng như gỗ) do dịch dạ dày tràn vào ổ bụng gây viêm phúc mạc.
Hẹp môn vị
Bệnh nhân thấy đầy bụng, ăn không tiêu, nôn nhiều.
Ung thư dạ dày
Loét trong một thời gian dài không được điều trị triệt để có thể tiến triển thành ung thư dạ dày.
Điều trị
Mục đích điều trị
- Giảm yếu tố tấn công dựa trên nguyên nhân của từng bệnh nhân.
- Tăng yếu tố bảo vệ và tái tạo niêm mạc.
- Diệt trừ H.pylori bằng kháng sinh (nếu có).
Chế độ sinh hoạt và ăn uống
- Chia nhỏ khẩu phần ăn trong ngày ra nhiều bữa, nhai kĩ.
- Khi đau nên ăn nhẹ, ăn lỏng và uống nhiều nước.
- Không ăn hoặc uống những chất kích thích.
- Không hút thuốc lá.
Điều trị nội khoa
Thuốc kháng acid dạ dày (antacid)
Thuốc có tác dụng trung hòa acid HCl của dạ dày giúp giảm triệu chứng tạm thời. Thuốc có thể gây phản xạ tăng tiết acid, do đó chỉ dùng ngắn ngày.
Ví dụ: Các hydroxide và muối của nhôm, magie…
Thuốc ức chế bài tiết acid
- Thuốc kháng histamine H2: Thuốc ức chế thụ thể H2 trên tế bào viền và giảm tác dụng của histamine, do đó giảm phản xạ tiết acid. Ví dụ: cimetidine, famotidine, ranitidine, nizatidine.
- Thuốc ức chế bơm proton: Thuốc ức chế trực tiếp bơm proton (H+-K+ ATPase), ngăn cản bước cuối cùng đưa H+ ra lòng dạ dày, đo dó giảm tiết acid dạ dày. Ví dụ: omeprazole, esomeprazole, lansoprazole, dexlansoprazole, rabeprazole, pantoprazole.
Thuốc bảo vệ niêm mạc và băng bó ổ loét
- Thuốc băng bó ổ loét: sucralfate.
- Thuốc kích thích tiết nhầy và bicarbonate: cam thảo, misoprotol, teprenone…
- Các vitamin: B1, B3, B6 giúp tăng cường bảo vệ niêm mạc, điều hòa bài tiết acid, hấp thu dinh dưỡng nhanh.
Thuốc tác dụng trên thần kinh trung ương và thần kinh thực vật
- Thuốc an thần: diazepam, sulpirid, meprobamat…
- Thuốc tác dụng trên thần kinh thực vật giảm đau do co thắt, giảm tiết dịch: atropin (hủy M1), pirenzepine (hủy M1).
Thuốc diệt H.pylori
Các muối bismuth hữu cơ: colloidal bismuth subcitrate (CBS), tripotassium dicitrato bismuthate (TDB), bismuth subsalicylate.
Kháng sinh:
- Nhóm β-lactam: amoxicilline.
- Nhóm tetracycline: tetracycline.
- Nhóm macrolide: clarithromycin.
- Nhóm 5-nitroimidazole: metronidazole.
- Nhóm quinolone: levofloxacin (kháng sinh dự trữ cuối cùng).
Ở trên là các kháng sinh hay sử dụng trong các phác đồ loét dạ dày – tá tràng. Tùy điều kiện và đáp ứng của bệnh nhân mà có thể chuyển sang các kháng sinh khác cùng nhóm. Do tỉ lệ kháng thuốc ngày càng cao, yêu cầu phải luôn có một kháng sinh thuộc nhóm 5-nitroimidazole.
Ví dụ về một phác đồ điều trị H.pylori:
7 ngày đầu:
- Rabeprazole: 20 mg x 2 lần/ngày.
- Amoxicilline: 1000 mg x 2 lần/ngày.
7 ngày tiếp theo:
- Rabeprazole: 20 mg x 2 lần/ngày.
- Tinidazole: 500 mg x 2 lần/ngày.
- Clarithromycin: 500 mg x 2 lần/ngày.
Điều trị ngoại khoa
Chỉ định tuyệt đối:
- Xuất huyết tiêu hóa đã điều trị nội khoa tích cực mà không cầm được máu.
- Thủng ổ loét.
Chỉ định tương đối:
- Xuất huyết tiêu hóa tái phát nhiều lần, có nguy cơ chảy máu tiếp.
- Bệnh nhân trên 40 tuổi, điều trị nội khoa tích cực nhiều lần không đỡ, đau nhiều, ảnh hưởng đến sinh hoạt và cuộc sống bình thường.
- Hẹp môn vị, ung thư dạ dày.
Để lại một phản hồi